EL PROCESO BIOLÓGICO DE LA
CICATRIZACIÓN DE LAS HERIDAS.
Recopilado y adaptado para los alumnos de la Universidad Católica de la Santísima Concepción
Verónica Drago Machado
La curación de las heridas, es decir, la reparación espontánea de las soluciones de continuidad y pérdidas de sustancia en el foco traumático, es el primer fundamento de la cirugía. El conocimiento del proceso biológico de la curación es esencial, ya que el tratamiento de las heridas, tanto accidentales como quirúrgicas, será eficaz no sólo en cuanto no interfiera su desarrollo natural que tiende a la curación, sino en la medida en que lo ayude en sus sucesivas etapas
(Fig 1)

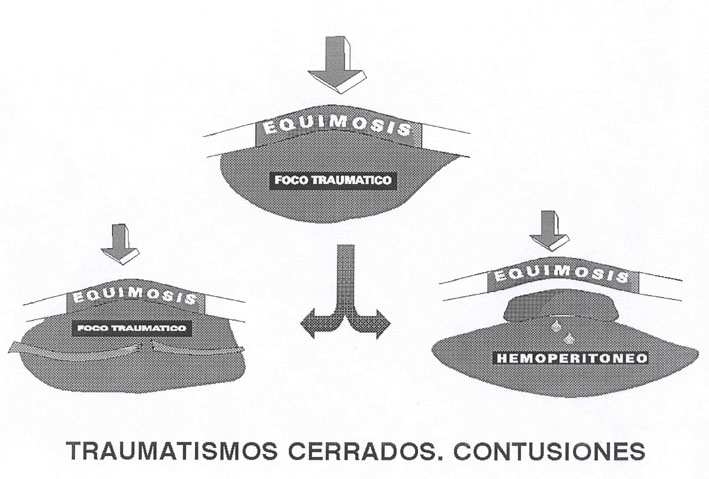
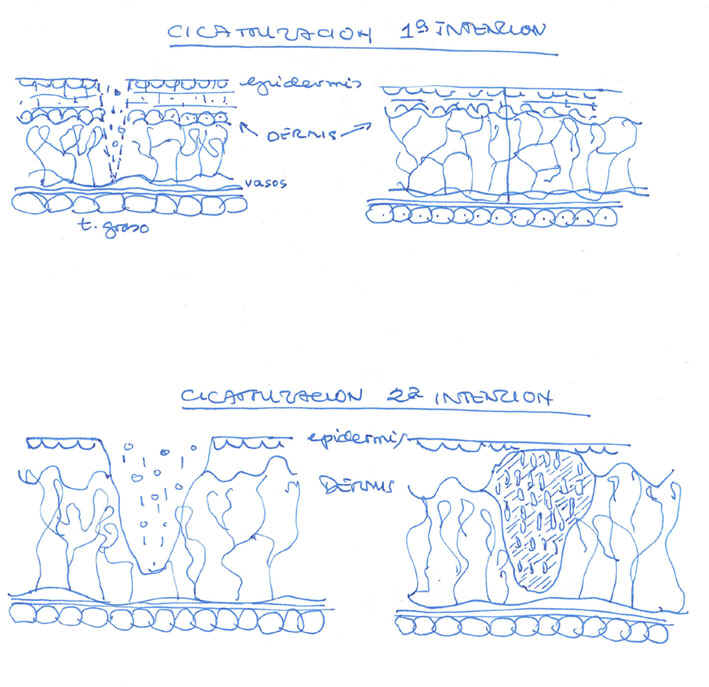
Considerando que toda herida es una puerta abierta (Diap 1, 5 y 6), por la que pueden penetrar cuerpos extraños y gérmenes (contaminación) y salir líquidos orgánicos, su cierre es una urgente necesidad (Fig 2a y 2b). En las heridas muy superficiales, que no traspasan la dermis, se produce un cierre primario espontáneo por la toma de contacto de sus bordes, mientras que en las que existe una clara separación de éstos solamente la acción quirúrgica (sutura de la herida) puede conseguir este cierre primario. En uno y otro caso, la curación va a realizarse bajo los bordes cerrados de la herida y se denomina primaria, por primera intención o per primam (Diap 8), que es rápida y deja pocas secuelas.


Diapositiva 1 Diapositiva 5 Diapositiva 6
Cuando la curación tiene lugar con los bordes separados, aunque progresivamente aproximados por la "contracción" del tejido de granulación, que rellenará el defecto, todo el proceso se desarrolla a la vista hasta que, más tarde, el epitelio recubre el tejido que ha rellenado la pérdida de sustancia; a este modo de curación (Fig 3a) se le denomina secundaria o por segunda intención (Dibujo 1). Es más lenta y deja más secuelas. Este tejido de granulación es rojo, sangrante, y está constituido por tejido vascular y conjuntivo.


Figura 2a Figura 2b

Figura
3a
Figura 3b
Todavía existe un tercer tipo de cicatrización: la que ocurre en una herida que se deja abierta unos pocos días y después se sutura: es la cicatrización por tercera intención, idéntica a la cicatrización por primera intención, pero que discurre a un ritmo acelerado, por lo que dadas estas similitudes la consideramos de una forma marginal.
Valorando la conveniencia del cierre precoz, el tratatamiento quirúrgico procura realizarlo con la mayor prontitud posible, salvo en aquellos casos en los que las características de la herida (abundante contaminación e intensa desvitalización) justifiquen la consideración de este cierre como peligroso (desarrollo de infección) (Fig 3b, Diap 3 y 4). Las heridas operatorias realizadas en condiciones de escasa contaminación (técnica aséptica) y tratando de disminuír al mínimo posible la desvitalización de los tejidos son un ejemplo cotidiano de cierre inmediato que busca la curación por primera intención, la cual acelera y mejora el proceso curativo.


Diapositiva
3
Diapositiva
4
1. SECUENCIAS EN EL PROCESO DE LA CICATRIZACIÓN
Durante el proceso de cicatrización y de forma secuencial se producen los siguientes hechos:
Limpieza del foco traumático y acumulación de material para la reparación.
Formación del colágeno y aumento de la resistencia a la separación de los bordes de la herida.
Epitelización de la herida.
Se haya realizado o no previamente el cierre de una herida, su curación comprende una larga secuencia de fenómenos íntimamente relacionados entre sí, inducidos por mediadores bioquímicos, enzimáticos u hormonales, de tipo local, destinados a:
Reparar el defecto
Cubrir la solución de continuidad entre el interior y el exterior.
Conseguir la recuperación funcional.
Todo ello a través de una cicatriz de carácter conectivo-vascular. En la piel y las mucosas se produce una regeneración epitelial o mucosa. Tras producirse la herida por el agente traumático, en el foco lesional se encuentran tejidos total o parcialmente desvitalizados, sangre extravasada, cuerpos extraños y gérmenes. La respuesta local frente a estas lesiones es el desarrollo progresivo de un estado de inflamación aguda que va a cumplir, sucesivamente, dos objetivos:
Limpieza del foco traumático y acumulación del material necesario para la reparación.
Posterior formación de colágeno y aumento de la resistencia a la separación de los bordes de la herida.
Epitelización precoz o tardía, dependiendo de si la herida está cerrada (cierre por primera intención) o abierta (por segunda intención).
A.-LIMPIEZA DEL FOCO TRAUMATICO Y ACUMULACION DE MATERIAL PARA LA REPARACION.(Fase inflamatoria)
La respuesta local a la agresión es prácticamente la misma frente a un traumatismo, una contaminación bacteriana o un cuerpo extraño. El fenómeno inflamatorio agudo es una reacción compleja, con etapas sucesivas pero integradas. Con fines didácticos y de modo sintético, pueden distinguirse dos componentes: respuesta vascular y movimientos celulares.
A.-Respuesta vascular. La respuesta inmediata, en el área afecta, es una vasoconstricción transitoria (de 5 a 10 min.) producida, en gran parte, por la liberación de tromboxano (una prostaglandina) por las plaquetas para conseguir la hemostasia, seguida de una vasodilatación activa. Coincidiendo con esta vasodilatación, se observa un aumento de la permeabilidad vascular(Diap 7). La filtración de líquido plasmático provoca un edema intersticial, rico en proteínas, anticuerpos, complemento, agua y electrolitos, que es la atmósfera biológica adecuada para el desarrollo de los próximos fenómenos reparativos.
B.- Movimientos celulares. Coincidiendo con la vasodilatación y atraídos por mediadores enzimáticos locales, se producen los fenómenos de marginación, adherencia y diapédesis de los granulocitos neutrófilos, que son las primeras células que aparecen en el foco traumático. Los leucocitos, atraídos químicamente (quimiotaxis), comienzan la lisis y la acción fagocitaria de los gérmenes contaminantes y de los cuerpos extraños( Fig 4a, 4b y 4c).
Ante la presencia de numerosos cuerpos extraños en una herida la reacción de limpieza leucocitaria es completada y posterioremente sustituida por los macrófagos, preparando el terreno para el proceso reparador.
Los movimientos celulares en el foco traumático terminan con la aparición del fibroblasto, que se detecta ya en las primeras 24 horas, alcanzando un número muy elevado a las 72 horas.
La función de los fibroblastos, célula básica de la reparación, es sintetizar los dos componentes básicos del tejido conectivo: el colágeno y los mucopolisacáridos de la sustancia fundamental.
De modo paralelo a la proliferación de fibroblastos, se produce también el aumento de las células endoteliales, como componentes de la neoformación de capilares. El conjunto de brotes capilares y fibroblastos constituye el mamelón angioblástico, cuya suma es el tejido de granulación(Diap 15 y 17), sólo visible en las heridas que curan por segunda intención. La neoangiogénesis se produce a partir de las células endoteliales de los capilares abiertos, que por proliferación constituyen "yemas vasculares", que vienen a aportar el oxígeno y los metabolitos necesarios para la fase reparadora.

Diapositiva 15 Diapositiva 17
Cumplida con éxito esta fase de la cicatrización, se ha producido la limpieza de la herida y se ha acumulado el material celular y extracelular necesario para culminar el proceso biológico de la reparación.
B.-FORMACION DEL COLAGENO Y AUMENTO DE LA RESISTENCIA A LA SEPARACION DE LOS BORDES DE LA HERIDA.(Fase de reparación)
Comienza el tercer día, mientras va cediendo el proceso inflamatorio, siendo claramente manifiesto a partir del quinto día. Limpia pues la herida y acumulado el material necesario, comienza una fase eminentemente anabólica, dirigida a la síntesis tisular, en la que el fibroblasto, célula pleomórfica, sintetiza la sustancia precursora del colágeno, el tropocolágeno; de un modo paralelo, irá aumentando en la herida la resistencia a la separación de sus bordes. Este período dura unas dos semanas, aunque la normalización tisular definitiva dura varios meses.
Existe una relación lineal entre la progresiva deposición de fibras de colágeno en el foco traumático y el aumento de la resistencia de los bordes de la herida a la separación. De no ser así, al retirar los puntos de sutura, la herida se volvería a abrir.
C.-EPITELIZACION DE LA HERIDA.
La producción del colágeno requiere el aporte de aminoácidos, y para la cohesión entre las fibras de colágeno la "sustancia fundamental". En las heridas cerradas (curación por primera intención), la proliferación, a partir de los queratinocitos, del epitelio se inicia rápidamente y en 48 horas ha rellenado el mínimo defecto existente entre ambos bordes aproximados, cuando todavía no se ha formado colágeno en el seno de la herida.
En una herida que está curando por segunda intención, con el tejido de granulación a la vista, se desarrolla un proceso de contracción, complementario de la reparación, en virtud del cual sus bordes se acercan concéntricamente, disminuyendo el área granulante; este proceso se denomina contracción de la herida y es independiente de la epitelización, desarrollándose por un mecanismo activo situado a nivel del tejido de granulación. Ello reduce el tiempo de cicatrización y las necesidades reparativas. Comienza a los 2-3 días y llega hasta 3-4 semanas, y está generado por miofibroblastos. Por ello, los puntos no deben retirarse antes de 5-10 días según localización, edad y circunstancias del lesionado o enfermo. Durante meses, la cicatriz aumentará su resistencia.
2.FACTORES QUE INFLUYEN EN EL PROCESO DE CICATRIZACION.
En el proceso de cicatrización influyen una serie de factores, tanto locales como generales, que de manera esquemática podemos resumir así:
A) FACTORES LOCALES
- Colecciones líquidas.
- Cuerpos extraños.
- Tensión de 02 en la herida.
- Edad.
- Estado nutricional.
B) FACTORES GENERALES
- Desvitalización de tejidos en el foco traumático.
- Contaminación bacteriana.
- Estado nutricional
- Enfermedades asociadas.
- Administración de fármacos.
- Estados carenciales de vitaminas C y E.
La secuencia normal de los fenómenos que se producen en el proceso biológico de la curación de una herida puede verse alterada por hechos relacionados con lo que sucede en el propio foco traumático (factores locales), o bien con las condiciones generales del organismo (factores generales). En todo caso, la respuesta local a la agresión induce una respuesta general que, a su vez, puede estar condicionada por otras agresiones locales simultáneas (sujeto politraumatizado) y por afecciones sistémicas previas.
A. FACTORES LOCALES.
1.Cuantía de la desvitalización de los tejidos en el foco traumático. Una destrucción excesiva de tejidos en el foco de la herida alarga la fase de limpieza en la respuesta inflamatoria, al tiempo que facilita el paso de la contaminación a la infección, con lo que se retrasa o se bloquea el desarrollo de la fase propiamente reparativa.
2.Cuantía de la contaminación bacteriana. Es el problema más frecuente y temido, pues interfiere el desarrollo del tejido de granulación, por la acción de toxinas bacterianas, y retrasa la cicatrización. Las heridas acci-dentales (producidas en ambientes sin asepsia quirúrgica), han de considerarse como contaminadas. La infección ocurre cuando el número de microorganismos de la contaminación excede a la capacidad defensiva local. Para la mayoría de los gérmenes patógenos, este número se estima alrededor de 106 microorganismos por gramo de tejido.
La infección produce inflamación exudativa o purulenta.
El mejor método para prevenir la infección de una herida es facilitar su limpieza sin interferir con el proceso natural de su curación.
De acuerdo con el grado presumible de contaminación bacteriana, las heridas pueden clasificarse en:
a)Limpias. Como tales, pueden considerarse a las heridas quirúrgicas que no penetran en el tubo digestivo ni en las vías respiratorias y que se realizan sin fallos en la técnica aséptica.
b)Probablemente contaminadas. Heridas quirúrgicas con penetración en el tubo digestivo o en las vías respiratorias y sin contaminación excesiva. Heridas con apertura de vías biliares y urinarias.
c)Contaminadas. Todas las heridas traumáticas o accidentales y las heridas quirúrgicas con signos de inflamación aunque sin exudado purulento.
d)Muy contaminadas o sucias. Son las heridas con exudado purulento, las accidentales con intensa desvitalización y cuerpos extraños y las quirúrgicas puestas en contacto con el contenido de una víscera hueca perforada.
3. Colecciones en el seno de la herida. La presencia de una colección de exudado, linfa o sangre entre los bordes afrontados de la herida retrasa la curación, porque aumenta las posibilidades del paso de contaminación a infección, tiende a separar, si es voluminosa, los bordes de la herida y, por último, la presencia del ión férrico interfiere la capacidad defensiva local.
4.Cuerpos extraños. Suturas y ligaduras. Ante cuerpos extraños resistentes a la disolución, se desarrolla una reacción inflamatoria crónica, granulomatosa que interfiere, si es excesiva, el proceso de la curación, dificultando la infiltración fibrovascular.
Los materiales de sutura y ligadura se comportan también como cuerpos extraños en el seno de la herida, induciendo una reacción inflamatoria que, de acuerdo con las características del hilo de sutura, puede terminar en la absorción o la eliminación al exterior. Si el número de estos cuerpos extraños es excesivo, la reacción inflamatoria puede afectar a la curación de la herida, propiciando la infección.
Las suturas que utiliza habitualmente el cirujano son de dos tipos:
a)Suturas absorbibles. Constituídas por colágeno animal especialmente tratado (catgut), o por material sintético como el ácido poliglicólico.
b)Suturas no absorbibles. Entre ellas están la seda, el algodón, el nailon, el poliéster (dacron), el polipropilene (prolene) y el acero. La reacción inflamatoria ante una sutura no absorbible es, en general, menos intensa que ante las absorbiles, siendo el orden decreciente de intensidad para la seda, algodón, poliéster, nailon, polipropilene y acero.
En último término, todas las suturas y ligaduras son cuerpos extraños y, como tales, tienden a potenciar la infección de la herida, por lo que su número deberá disminuirse en cuanto sea posible. Si producen tensión de la herida disminuyen la microcirculación y el aporte de O2.
5.Tensión de O2 en la herida. Todo lo que interfiere el aporte óptimo de O2 al foco traumático retrasa el proceso curativo. El oxígeno es esencial para la curación de una herida.
Desde el punto de vista de la reparación, en virtud de las necesidades de O2, la velocidad según la cual progresa el borde del tejido de granulación está limitada por el aporte de O2 que llega por los vasos capilares neoformados. En territorios sometidos a radioterapia o con tumor este aporte está limitado.
Desde el punto de vista práctico, ésto quiere decir que es preciso mantener una función cardiopulmonar suficiente con una volemia adecuada a nivel general y, a nivel local, evitar las suturas a tensión que interfieren la circulación sanguínea en los bordes de la herida. (Estado de microcirculación, volemia, isquemia, ...)
B. FACTORES GENERALES O SISTEMICOS.
Edad del paciente. La disminución de las posibilidades reparativas en pacientes de edades avanzadas no depende directamente de la edad en sí, aunque suele existir menor riesgo sanguíneo y la capacidad fibroblástica puede estar reducida. Igualmente suelen padecer mayor acumulación de afecciones que interfieren el proceso curativo, como la diabetes, la arteriosclerosis, la hipoproteinemia y la hipovitaminosis C, que reducen la microcirculación, el O2 y facilitan la infección que hace fracasar la reparación.
Desnutricion e hipoproteinemia. Un estado de desnutrición grave y, dentro de este déficit energético global una hipoproteinemia, retrasa el proceso reparativo alargándose la fase de acumulación de materiales, con débil resistencia a la separación de los bordes de la herida, que dura más de lo normal. En consecuencia y desde el punto de vista clínico, es muy importante el control de la proteinemia en los pacientes quirúrgicos. Cuando la albúmina es < 3g existe alto riesgo de dehiscencias de heridas suturadas, pues disminuye la fibroplasia y la neonangiogénesis (metionina, cisteína).
Enfermedades asociadas. Aparentemente, la bilirrubina posee un efecto inhibitorio sobre la proliferación de fibroblastos y la neoformación endotelial.
Administración de fármacos (hormonas). Cualquier fármaco que interfiera las vías que conducen a la reacción inflamatoria que termina en la producción de colágeno, puede afectar a la curación de la herida. Entre otras, cabe citar la administración de antiinflamatorios (esteroides o no) y las sustancias citotóxicas empleadas en el tratamiento de pacientes neoplásicos. Inhiben la inflamación, neoangiogénesis y producción de colágeno.
Estados carenciales de vitaminas A, C y E. En pacientes con hipovitaminosis C la probabilidad de que se produzca una dehiscencia en una herida, por fallo en la síntesis de colágeno, es 8 veces mayor que en un individuo normal. La vitamina A estimula la epitelización.
La vitamina E se ha recomendado como estabilizadora de las cicatrices.
3.PATOLOGIA DE LA CICATRIZ (Tabla 1).
Para que una herida cicatrice bien, sus bordes han de coaptar con exactitud (piel, músculo, intestino, ... ) y sin que se interfiera la microcirculación tisular por la excesiva tensión de las suturas.
Es difícil definir exactamente cuáles son los límites de una cicatrización normal, pues muchas veces se califica como anormal lo que solamente es indeseable. De forma convencional, pero útil, podemos definir como cicatriz normal aquella que en el transcurso de siete semanas alcanza un equilibrio entre la síntesis y la lisis del colágeno, aunque pueda mostrar a veces umbilicaciones o depresiones, condicionadas por la herida y tipo de tratamiento necesario realizado.
De forma resumida, incluimos como cicatrices patológicas las que tienen un tamaño excesivo (cicatrices hipertróficas y queloides), las que originan un dolor persistente (cicatriz dolorosa) y aquellas otras circunstancias en que, por un fallo de la cicatrización, no se consigue la unión duradera de la herida (dehiscencias, herniaciones, úlceras crónicas).
A) CICATRICES HIPERTROFICAS Y QUELOIDES
Con estos términos nos referimos a las cicatrices que forman una masa excesiva de tejido cicatricial, pero que, por otra parte, este tejido es de características normales.
Los límites que separan una cicatriz hipertrófica de una queloidea no se han podido definir; probablemente sólo existen diferencias de índole cuatitativa, de cantidad de tejido cicatricial. Cuando una cicatriz tiene un tamaño aumentado, pero es estable y no muestra tendencia evolutiva creciente, decimos que se trata de una cicatriz hipertrófica. Cuando la cicatriz aumenta progresivamente de tamaño, con un comportamiento agresivo y seudotumoral, se define como
queloide( Diap 12 y 13).


Diapositiva 12 Diapositiva 13
Cualquier herida puede formar una cicatriz hipertrófica o un queloide, pero las heridas de las quemaduras y algunas picaduras de insectos las provocan con mayor frecuencia.
La cicatriz queloide es más exuberante y antiestética, recidivan más tras la extirpación y son más frecuentes en mujeres jóvenes.
La causa exacta de estas cicatrices es absolutamente desconocida, quizá existan fenómenos inmunitarios locales. Existen determinadas razas especialmente vulnerables: son aquellas con piel pigmentada, de forma que la incidencia de queloides es proporcional al grado de pigmentación de la piel. El queloide empieza por una induración de la piel que aumenta, se hace exuberante y se extiende alrededor.
Estas cicatrices tienen predilección por asentar en la cara, zona pectoral, zona deltoidea, pero no existe ningún lugar inmune. Son más frecuentes en niños y en jóvenes y en los ancianos son muy raras. Parece bastante claro que ambos tipos de cicatriz son más frecuentes en las heridas que asientan en zonas de tensión y en las que sufren un estímulo prolongado.
Sea cual fuere la causa, el caso es que se rompe el balance entre síntesis y lisis del colágeno en la cicatriz, con predominio de la actividad formadora, por lo que la cicatriz aumenta de tamaño.
Habitualmente identificamos que se está desarrollando una cicatriz hipertrófica cuando ya han transcurrido las cuatro o cinco primeras semanas de una cicatrización hasta entonces normal. Algunas cicatrices hipertróficas sólo producen deformidades estéticas; otras incluso pueden originar un déficit funcional, cuando por ser retráctil limita la movilidad articular y duele. La piel que cubre las cicatrices hipertróficas y queloideas suele ser más pigmentada de lo normal, el epitelio es frágil y muy susceptible para traumatismos diversos y, cuando se rompe, la epitelización se realiza con dificultad.
A veces retraen párpados (ectropion), labios o estenosan (ano).
Evitar la tensión en las heridas ha sido el tratamiento más popular, ya que ha proporcionado los resultados más regulares tanto a título preventivo como para erradicar la lesión hipertrófica.
B) CICATRIZ DOLOROSA.
El dolor inicial en las heridas en vías de cicatrización es bastante común y lógico si se emplean algunos tipos determinados de suturas. Este dolor cede espontáneamente en poco tiempo.
La persistencia de dolor en la cicatriz es signo de que ha ocurrido alguna complicación. Las más comunes son microabscesos en los tractos de los hilos de sutura, existencia de herniación, que se hace evidente pasado cierto tiempo o desarrollo de un neuroma a partir de los nervios seccionados al producirse la herida.
Asociado con el dolor y otras veces aisladamente, suelen aparecer alteraciones de la sensibilidad del tipo de hiperestesia. La causa es siempre la lesión nerviosa cuando son los pequeños nervios los causantes. La sensibilidad vuelve a ser normal pasado cierto tiempo, pero, si persiste, generalmente depende de la lesión de troncos nerviosos.
C) FALLO DE LA CICATRIZACION
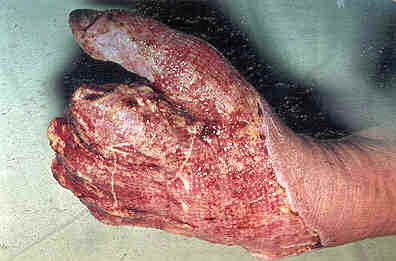
El fallo de la cicatrización se puede expresar clínicamente de tres formas principales: la herida cicatriza en la periferia, habitualmente de forma tórpida y en el centro queda un defecto persistente: son las úlceras crónicas (Diap 9 y 10). El epitelio es frágil o incompleto, se cierra y se abre, generalmente debido a una microcirculación defectuosa (secuela quemadura, diabetes, arterioesclerosis, tumor, ...) En otras ocasiones, la herida se abre espontáneamente entre el quinto y el octavo días: es la dehiscencia, que adquiere una especial importancia y gravedad en las heridas del abdomen, del tórax y de las articulaciones. La tercera forma es un fallo de los planos profundos de la herida: esto determina la producción de una hernia (Diap 11 y 14).
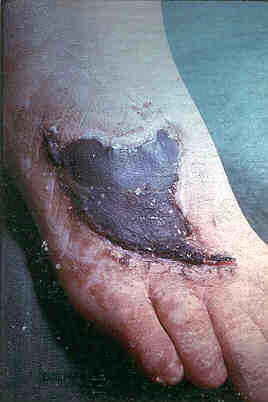
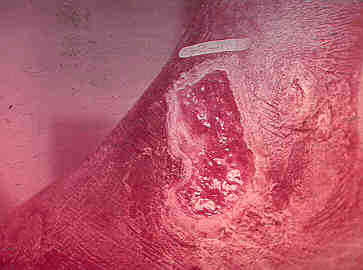
Diapositiva 9 Diapositiva 10


Diapositiva 11 Diapositiva 14
Ante un fallo de la cicatrización es obligado investigar qué causa o causas lo motivaron. Pueden ser causas muy variables y sólo vamos a comentar las más comunes. Hay que advertir que encontrar la causa del fallo es el primer paso para un tratamiento adecuado (Diap 18, 19 y 20).



Diapositiva 18 Diapositiva 19 Diapositiva 20
En los tumores malignos falla la cicatrización de las heridas que asientan en el propio tumor (úlceras y erosiones frecuentes), pero, en otros casos, existe un déficit global de los mecanismos cicatriciales como ocurre en la leucemia (Diap 16).

Diapositiva 16
Otra causa son los traumatismos crónicos, por ejemplo, lesiones de rascado en las enfermedades pruriginosas o traumatismos inadvertidos y repetidos en áreas con sensibilidad alterada a causa de una lesión nerviosa.
Las enfermedades infecciosas son otra causa muy común. Ante una herida que no cura y desechadas las causas generales evidentes, es obligado realizar un cultivo de los exudados de la herida en busca de alguna de estas enfermedades.
Las enfermedades autoinmunes y las alteraciones nutricionales, también son causa de fallos en la cicatrización. Lo mismo ocurre en los enfermos irradiados.