
Erfahrungen mit dem Planungssystem

Uwe Konopatzki
Konopatzkiuwe@aol.com"
Sie sind Besucher:



1.Allgemeines zu dem System
Wir benutzen das Planungssystem seit 2002 in unserem Labor. Damit führen wir in Kooperation mit dem Zahnarzt Planungen für Implantatpatienten durch. Dieses neue System macht das Ergebnis einer Implantation nicht mehr alleine von den Fähigkeiten und Erfahrungen des Behandlers abhängig. Das System unterstützt in großem Maße bei der Planung, wobei schon im Vorwege prothetische, ästhetische Anforderungen an den folgenden Zahnersatz, die Knochensituation und Risikostrukturen Berücksichtigung finden. Dadurch ergibt sich eine Risikoreduzierung des Eingriffs für den Patienten, und der prothetische Erfolg der Versorgung in bezug auf Funktionalität und Ästhetik kann damit sichergestellt werden. Der Ort der Implantation kann bei diesem System durch eine 3 - Dimensionale Ansicht aus vielen verschiedenen Blickrichtungen betrachtet werden, was leider bei 2-dimensionalen Aufnahmen nicht möglich ist, und damit die Überlegenheit dieses Systems wiederspiegelt.
Dafür ist eine CT – Aufnahme erforderlich, die in einem besonderen Format, als Dicom-Datei abgespeichert wird. Diese abgespeicherten Daten werden Anschließend von der Implant-3D-Software genutzt, um eine 3D und mehrere 2D Ansichten gleichzeitig möglich zu machen.

Für diese CT –Aufnahme wird eine Schablone angefertigt, auf der die zu ersetzenden Zähne aufgestellt werden, durch anreichern der Zähne mit Bariumsulfat, welches röntgenopaque Eigenschaften hat, wird die Lage, Ausdehnung und Stellungen der zu ersetzenden Zähne in der Röntgendarstellung sichtbar.
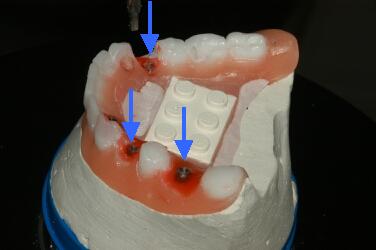
Es ist auch möglich die bestehende Prothese zu dublieren und das Duplikat als CT-Schablone zu verwenden. Diese Methode ist aber nur dann sinnvoll, wenn die Prothese eine gute Passform hat. Die Schablone muss im Mund sicher Fixierbar sein, weil es sonst zu Übertragungsfehlern kommen kann. Aus diesem Grund ist es sinnvoll eine neue exakt sitzende Schablone nach der aktuellen Situation neu anzufertigen. Das Implant-3D-System verfügt über die Möglichkeit die gesetzten Implantate mit Aufbauten zu versehen, diese Aufbauten können in bezug auf Angulation, Höhe und Durchmesser und Rotation schon während der Planung individuell auf die Situation des Patienten und der Versorgung angepasst werden. Daraus ergibt sich die Möglichkeit, die Anforderungen und Vorgaben aus medizinischer und zahntechnischer Sicht miteinander optimal miteinander zu kombinieren. Dabei müssen manchmal Kompromisse eingegangen werden, diese sind dann aber schon in der Planungsphase bekannt, und tauchen nicht erst dann auf, wenn keine Möglichkeit mehr besteht das Optimum zu finden. Meist musste bisher der Kompromiss bei der prothetischen Versorgung im ästhetischen oder funktionellem oder im Extremfall in beiden Bereichen gleichzeitig gemacht werden. Mit diesem Kompromiss waren weder der Patient und der Behandler, noch der Zahntechniker richtig zufrieden. Mit diesem System besteht jetzt die Möglichkeit alle Beteiligten zufrieden zu stellen. An die Schablone wird ein Baustein der Fa. Lego durch Einpolymerisieren befestigt, er dient im Anschluss dazu die räumliche Zuordnung auf einen eigens dafür geschaffenen Übertragungstisch möglich zu machen. Also, ein Verbindungselement, das es möglich macht eine Übertragung von der virtuellen zur realen Welt herzustellen. Mit Hilfe des Bohrplanes, der am Ende des Programms erstellt wird, der die Einstellwerte für die einzelnen Beine enthält, werden die 6 verstellbaren Beine des Tisches, die gegen den Uhrzeigersinn mit den Buchstaben A bis F gekennzeichnet sind so eingestellt, das sich daraus die Position und Lage der gesetzten Implantate ergibt.



Durch die Anordnung der Beine ist es möglich den Tisch in 4 Achsen zu bewegen. Allerdings ist die Neigung des Tisches begrenzt. Wird ein Winkelmaß überschritten, erscheint schon im Bohrplan ein Warnhinweis. Der Bohrplan enthält auch die Angaben für die bis zu zwei Sicherheitsmarkierungen, die sich in oder an der Schablone befinden können. Wir benutzen für diese Markierungen Abschnitte eines Klammerdrahtes von 0,8 mm Durchmesser. Es kann selbstverständlich auch anderes Material benutzt werden, es muss sich aber auf den Bildern darstellen lassen. Diese Drahtstücke werden in die Schablone einpolymerisiert. Sie erscheinen auf den CT-Bildern als kleine weiße Punkte, die dann mit dem Bohrer angefahren werden können, so können Übertragungs- und Einstellungsfehler gefunden und behoben werden. Sie können auch dazu dienen Schablonen zu identifizieren. Der chirurgische Plan gibt Auskunft über Hersteller, Anzahl, Durchmesser und Länge der in der Planung verwendeten Implantate, und kann dadurch als Bestellliste genutzt werden. Das setzen der Bohrhülsen, die aus Titan bestehen, wird mit einem linear vertikal beweglichen Handstück der Fa. Schick-Dental vorgenommen, dazu wird ein zu den Bohrhülsen passender Bohrer eingespannt und an den vorgegebenen Stellen die Schablone durchbohrt. Anschließend werden mit einem speziellen Halter, die von der Fa. Schick auf nach Vorgaben des Kunden angefertigt werden können, die Bohrhülsen gesetzt und einpolymerisiert, so wird aus der CT- Schablone die Bohrschablone, die dem Behandler dazu dient die Pilotbohrungen beim Patienten vorzunehmen.
1.1 Die CT- Schablone
Auf diesem Bild sieht man Die CT- Schablone mit dem aufgesetzten Legostein. Distal von 37 und lingual von 42 sind die Sicherheitsmarkierungen sichtbar.

1.2 Die Bohrschablone
Aus der CT-Schablone wurde durch Einpolymerisieren der Bohrhülsen gemäß Bohrplan die Bohrschablone. Die nun zum Setzen der Pilotbohrungen beim Patienten verwendet wird. Sie muss aus sterilisierbarem Material hergestellt werden. Der Legostein wurde entfernt. Die Titanbohrhülsen wurden mit Autopolymeriesat befestigt.

2.Arbeitsablauf
Zahnarzt/ Radiologe/Kieferchirurg: Dentallabor:
Anamnese, Aufklärung des Patienten, evtl. Anfertigung einer Panoramaaufnahme. |
|
Anatomische Abformung, Abformung des Gegenkiefer |
Herstellen des anatomischen Modells, Herstellung des Funktions-/ Individuellen Löffels. |
Funktionsabformung |
Herstellen des Meistermodells, Herstellen der Bissschablone. |
Bissnahme |
Herstellen der CT- Schablone und der dazu erforderliche Arbeiten, Einartikulieren usw. |
Einprobe mit Kontrolle der Bisshöhe und Bisslage. Kosmetische Kontrolle |
|
CT- Aufnahme, Erstellen des Datenträgers. |
|
Import der Daten in das Implant3D Programm. Zahnarzt und Zahntechniker erstellen in Kooperation die Planung für den Patienten. |
|
|
Herstellen der Bohrschablone nach Bohrplan des Implant 3D Programms |
Setzen der Implantate |
|
Abformung mit Fixierung von Hilfsteilen |
Bestellen der benötigten Teile (Aufbauten).Herstellen des Modells mit Hilfsteilen. Herstellung des Zahnersatzes |
Eingliederung des Zahnersatzes, Kontrolle der Passgenauigkeit usw. |
|
3.Allgemeines und Spezielles zur Radiologie:
Mit Hilfe Röntgenstrahlung werden seit der Jahrhundertwende bei der herkömmlichen Radiographie Aufnahmen des Menschlichen Körpers hergestellt. Das Grundprinzip besteht darin, das Röntgenstrahlen, das sind kurzwellige elektromagnetische Wellen im Bereich zwischen ultraviolettem Licht und Gammastrahlung(10-9 bis 10-11 ), die Materie durchdringen und durch Abschwächung auf einen mit Röntgenstrahlen belichtbaren Film durch unterschiedliche Färbung des Filmes das Untersuchte abbilden. Dreidimensionale Objekte werden dabei zweidimensional abgebildet. Dabei gehen leider manchmal entscheidende Informationen verloren, oder machen sie sehr schwer erkennbar, z.B.: wird eine Kugel als Kreis dargestellt, ein Würfel kann abhängig von der Blickrichtung als Quadrat, als Rechteck oder als Raute erscheinen. Man wird diese Formen aber nicht als Körper erkennen können.
Bei der Radiologie spielt die Durchlässigkeit für Röntgenstrahlen eine entscheidende Rolle, denn je durchlässiger das Material ist, desto stärker wird der Film schwarz eingefärbt. Anhand der unterschiedlichen Färbungen des Röntgenfilmes ist es möglich, verschiedene Gewebe, die unterschiedliche Dichten haben, zu unterscheiden und damit Informationen über die Struktur oder Zusammensetzung zu erhalten. So haben Knochen eine höhere Dichte als festes Bindegewebe, das wiederum hat eine höhere Dichte als lockeres Bindegewebe, u.s.w.
Da größere Objekte Kleinere überdecken, sind die einzelnen Objekte teilweise nicht erkennbar oder die Lage zueinander ist nicht bestimmbar. Hintereinander liegende Gewebe tragen gemeinsam zur Absorption bei und machen dadurch eine deutliche Unterscheidung dieser Strukturen zueinander fast unmöglich.
Metalle und Legierungen sind für Röntgenstrahlen in den verwendeten Dicken nicht durchdringbar und erscheinen daher auf dem Röntgenfilm weiß, dabei werden andere Strukturen abgedeckt, d.h. sie sind nicht mehr erkennbar. Sehr dichte Materialien haben die Eigenschaft die Strahlung zu reflektieren, so entstehen die sogenannten Artefakte, die es in einigen Fällen sehr schwer machen, auf den Röntgenbildern (speziell beim CT) etwas zu erkennen, da diese Streustrahlung wichtige Bildsegmente überdecken kann. Man kann diese Artefakte durch abdecken mit z.B. Titan, oder durch Veränderung der Gantry-Neigung reduzieren, lassen sich jedoch ganz vermeiden.
Diese Nachteile der 2-Dimensionalen Radiographie führten dazu, das der Bedarf nach einer besseren Methode der Darstellung immer größer wurde. Diese Grundlagen wurden im Jahre 1917 durch den Österreichischen Mathematiker Radon geschaffen. Er entwickelte ein Rechenmodell mit dem ein 3 –Dimensionales Objekt aus zahlreichen 2- Dimensionalen Projektionen geschaffen werden kann.Diese Grundlagen werden in der heutigen Physik benutzt und führten zur Entwicklung des heutigen Computertomographen.
4.Der Computertomograph, Kurzbezeichnung CT
4.1Entwicklungsgeschichte:
1964 : Physiker allen M. Cormack veröffentlicht eine Arbeit, in der er die Dichte einzelner Punkte in einem Volumen ermittelt, indem er eine Röntgenröhre um ein Objekt rotieren ließ und im Abstand von 7,5 Grad ein Bild angefertigt wurde.
1968: Godfrey N. Hounsfield entwickelt den ersten Experimental-Scanner.
1968 : Erste Bilder anatomischer Hirnscheiben. Die Messung dauernd ca. 9 Stunden, die Bildrekonstruktion dauernde ca. 2,5 Stunden.
1971 : Hounsfield entwickelt den ersten Computer-Tomopgraphen.
1972 : Kopf-Scanner EMI Mark 1. Dieses Gerät hat nur einen Detektor. Die Aufnahme einer Schicht dauerte zwischen 5 und 7 Minuten. Heutige Geräte verfügen über mehr als 4000 Detektoren, und über eine sehr viel höhere Aufnahmegeschwindigkeit.
1973 : Die Leistung liegt jetzt bei 4 Schichten von 13 Millimetern in ca. 25 Minuten.
1974 : Siemens wird zum Konkurrenten der Fa. EMI. Das Gerät nennt sich SIRETOM.
Die Leistung liegt 80 mal 80 Bildpunkten, die Aufnahmedauer liegt bei ca. 10 Minuten.
Die Leistung erhöht sich auf 320 mal 320 Bildpunkte, die Aufnahmedauer beträgt ca. 18 Sekunden pro Schicht. Die Anzahl der Detektoren liegt bei 52. Die 3. Generation verfügt über 1200 Detektoren, wodurch die Aufnahmezeit und die Qualität der Bilder nochmals verbessert werden kann.
1977 : Die erste Fachzeitschrift erscheint.
Die 4. Generation erscheint. Sie verfügt über bis zu 2400 Detektoren, die fest montiert sind, und nur noch die Röntgenröhre
rotiert.
1979 : Medizin-Nobelpreis für G. Hounsfield und A. Cormack.
1980 bis 2002 Technische Verfeinerungen und Entwicklung des Spiral CT.
4.2 Bestandteile einer CT- Anlage:
Eine Röntgenröhre zur Erzeugung der Röntgenstrahlen.
Ein Detektorsystem zur Registrierung der Strahlenschwächung.
Ein Computer der au den gemessenen Strahlenschwächungswerten ein Querschnittsbild des gemessenen Körpers herstellt.Ein beweglicher
Untersuchungstisch.
4.3 Untersuchungsablauf:
Der Patient liegt bei der Untersuchung auf einem beweglichen Tisch, meist auf dem Rücken, die Arme liegen neben dem Körper. Die Bildqualität hängt stark von der Bewegungsruhe des Patienten ab, deshalb ist es wichtig den Schluckreflex für die Zeit der Untersuchung zu unterdrücken, während der Untersuchung durch eine röhrenförmige Aussparung des Tomographen gefahren wird und sich die Röntgenröhre und evtl. die Detektoren in einer Kreisbahn um den Untersuchungstisch mit dem Patienten bewegen. Bei jeder Umdrehung wird der Untersuchungstisch um eine bestimmte Strecke vorwärts bewegt, dabei wird der Körper des Patienten von einem wenige Millimeter breiten (0,5 bis ca. 8,0 mm) Röntgenstrahl aus unterschiedlichen Winkeln abgetastet. Die empfangenen Röntgenstrahlen werden in den Detektoren in elektrische Signale umgewandelt. Die Anzahl dieser Signale liegt zwischen 0,5 bis ca. 3 Millionen. Aus der Differenz der gesendeten und empfangenen Intensität wird der Strahlungsschwächungswert errechnet. Diese Schwächungswerte werden anschließend als Schwarz, Weiß oder als Grauwert dargestellt. Je höher die Dichte, desto heller ist die Wiedergabe. Diese Dichtevariationen werden als bis über einhundert Grauwerte dargestellt, weil aber das Menschliche Auge aber nur ca. 20 Grauwerte differenzieren kann, wird eine sogenannte Fenstertechnik angewendet. Durch diese Technik wird die Anzahl der Grauwerte reduziert, was die Lesbarkeit der Bilder deutlich verbessert. Diese Schwächungswerte werden in dem Rechner zu Matrixbildern, diese bestehen aus kleinen quadratischen Bildelementen (sog. Pixeln), zusammengesetzt. Dabei ergibt das Produkt aus Flächenmatrix und Schichtdicke die Volumenmatrix mit kubischen Bildelementen. Diese Bilder haben die Form einer Scheibe. Aus diesen einzelnen Scheiben können dann 3-Dimensionale Ansichten errechnet und zusammengesetzt werden. Man unterscheidet zwischen Einzelschicht- CT(konventionelles CT) und Spiral- CT (helicales CT). Diese Informationen über die Zusammensetzung des Körpers werden als zusammenhängender Datensatz z.B.: als Dicom- Datei abgespeichert.
4.4 Strahlenbelastung und Patientenrisiko :
Es gibt keinen Schwellenwert, unterhalb dessen eine Schädigung durch Röntgenstrahlen ausgeschlossen werden kann. Deshalb geht man von der vorsichtigen Annahme aus, dass jede Strahlenbelastung im Prinzip die Gefahr einer Zellveränderung und das Risiko einer Entwicklung bösartiger Tumore steigern kann. Nach Schätzungen der Internationalen Strahlenschutzkommission liegt das Risiko, nach einer Strahlenexposition im Laufe des weiteren Lebens eine tödliche Krebserkrankung zu erleiden bei etwa 5% pro Sievert.(Strahlendosismaßeinheit) Dieser Wert gilt für Personen um 20 Jahre, bei Kindern beträgt dieser Wert ca. 15%, bei Älteren Menschen (ab ca. 50 Jahre) fällt dieser Wert auf unter 1 %.
Die Strahlendosis für eine Lungenuntersuchung liegt in der Größenordnung von 0,05 Millisievert.( Das sind 1/500.000el Sievert.
Die Untersuchung eines Bauchraumes liegt in der Größenordnung von ca. 10 Millisievert (das sind 10/1000el Sievert).
Diese Strahlenexposition mag hoch erscheinen, ist aber nicht besorgniserregend, zum Vergleich: die natürliche Strahlenexposition auf Meereshöhe liegt bei ca. 2,5 Millisievert pro Jahr. Es liegt jedoch im Interesse des Patienten unnötige Strahlenbelastungen und daraus resultierende Risiko zu vermeiden. Daher werden Röntgenuntersuchungen richtigerweise nur dann eingesetzt, wenn der Nutzen höher angesehen wird als das langfristige Risiko.
5. Implante für Zahnersatz
5.1 Geschichtliches
Zu den ersten enossalen Implantaten zählen die Versuche Magiolos im Jahre 1809, der künstliche Alveolen schuf und darin ein Röhrchen aus Gold einsetzte um daran einen Stiftzahn zu befestigen. Es wurden diverse Versuche mit verschiedenen Materialien und unterschiedlichen Techniken unternommen, die aber selten oder nie zu dem erwünschten Erfolg führten, deshalb wurden die Bemühungen in diese Richtung bald aufgegeben. Es fehlte an den nötigen Materialien und am technischen Wissen für diese anspruchsvolle Technik.
1939 sorgte Strock für einen Durchbruch in der Implantologie. Er verwandte eine Cobalt-Chrom-Molybdän Legierung, modifizierte die Form der Implantate zu einer Schraube, die einer Holzschraube sehr ähnlich war. Das der Beginn der modernen zahnärztlichen Implantologie und Forschung auf dem Gebiet der Integration von alloplastischen Materialien in vitalen Geweben.
1946 entwickelte Formiggini die nach ihm benannte Schraube.
1962 Scialom entwickelt Nadelimplantate die 2 oder 3 Beine oder eine Reihe von Beinen hatten.
1965 Tramonte verbesserte die Schraubenimplantate.
1968 Linkow kreiert die ersten Extensionsimplantate.
1969 Brånemark prägt den Begriff Osseointegration.
1970 Gründung „Deutsche Gesellschaft für Zahnärtliche Implantologie".
1971 Gründung Arbeitskreis Implantologie.
1974 Freigabe der klinischen Anwendung für das intramobile Zylinderimplantat unter der Kurzbezeichnung IMZ.
1989 Gründung des Bundesverbandes der niedergelassenen implantologisch tätigen Zahnärzte.
5.2 Allgemeines zu Implantaten:
In der heutigen Zahnmedizin werden immer mehr Implantate verwendet. Die Anzahl wächst ständig, es werden zur Zeit pro Jahr ca. 250.000 Implantate gesetzt. Sie werden jedoch nicht von den Krankenkassen bezahlt, haben aber trotzdem eine Verbreitung gefunden. Sie können für fast alle Prothetischen Versorgungen verwendet werden.
Man kann Implantate als künstliche Zahnwurzel bezeichnen die nach Verlust der natürlichen Wurzel deren Funktion übernehmen. Es ist eine Vielzahl von verschiedenen Implantaten auf dem Markt erhältlich, die zwar untereinander unterschiedlich sind, aber gemeinsame Merkmale aufweisen. Zur Zeit gibt es Ca. 600 verschiedene Systeme, davon sind ca. 50 in Deutschland gebräuchlich. Implantate bestehen meist aus einem Teil das in den Kieferknochen eingearbeitet wird und aus einem Teil das auf das Implantat aufgesetzt und verschraubt wird. Fast alle Implantate sind aus Titan gefertigt, unterscheiden sich lediglich in den Formen voneinander. Es gibt sie in Schraubenform, als Zylinder oder als Plattenimplantate. Die Größen reichen von 6 mm bis zu 20 mm Länge, die Durchmesser variieren zwischen 3,0 bis 8,0 mm. Dadurch besteht die Möglichkeit für jeden Patienten und den Anforderungen das richtige Implantat zu finden. Viele Implantate weisen eine rauhe Oberflächenbeschichtung auf, die den Verbund zum umgebenden Knochen herstellen und begünstigen soll. Fast alle Implantate bestehen aus Titan. Ein Metall das schon sehr lange bekannt ist, aber durch die problembehaftete Verarbeitung (es finden oberflächliche Verschweißungen mit den Werkzeugen statt) lange keine große Bedeutung hatte. Erst mit der Weiterentwicklung der erforderlichen Technologie zur Gewinnung und Verarbeitung konnte sich dieses ideale Metall verbreiten. Titan ist absolut Mundbeständig und integriert sich sehr gut in das umgebende Knochenmaterial, dieses wird als biokompatibel bezeichnet. Allergien gegen Titan sind zur Zeit weltweit nicht bekannt, und sind auch nicht zu erwarten. Die mechanischen Eigenschaften sind für diesen Einsatzzweck ideal. Lediglich die Bearbeitung dieses Material ist bis heute sehr Aufwendig und benötigt spezielle Werkzeuge und viel Erfahrung im Umgang mit diesem Werkstoff. Titan wird seit ca. 40 Jahren verwendet, z.B.: bei komplizierten Knochenbrüchen als sekundäre Schienung, für künstliche Gelenke z.B.: Totale Endo Prothesen, Kniegelenke und zur künstlichen Gelenkversteifung in Form von Nägeln bei Rheumapatienten, für Herzschrittmacher und als Ersatz für Herzklappen.
6. Wissenswertes über Titan:
6.1 Eigenschaften:
Reines Titan ist ein silberweiß glänzendes, gut schmiedbares Leichtmetall, welches hervorragende mechanische Eigenschaften besitzt. Oberhalb von 4300 Celsius nimmt die Materialfestigkeit ab, und damit für Einsätze oberhalb dieser Temperatur nicht geeignet. Titan hat eine hohe Affinität zu Sauerstoff, Stickstoff und Wasserstoff, deshalb kann das Vergießen dieses Metalls nur unter Vakuum und Schutzgasatmosphäre vorgenommen werden. Es bildet sehr rasch in Verbindung mit Sauerstoff eine passivierende Oxidschicht, die für die gute Biokompatibilität verantwortlich ist. Da Implantate enossal verwendet werden, ist dieses ein entscheidendes Kriterium neben den mechanischen Eigenschaften für die Verwendung dieses Metalls in der Medizin.
6.2 Vorteile des Titans:
6.3 Physikalische und Chemische Eigenschaften:
| Ordnungszahl | 22 |
| Schmelzpunkt | 16680 Celsius |
| Siedepunkt | 32870 Celsius |
| Dichte | 4,50 Gr./cm3 |
| Kristallstruktur | Hexagonal |
| Elektrische Leitfähigkeit | 0.0234 10^^6 |
| Thermische Leitfähigkeit | 0.1219 W/cm K |
| Häufigkeit in der Erdkruste | 6320 ppm |
| E- Modul | 110000 N/mm2 |
| Vickers-Härte | 80 bis 105 |

6.4 Geschichtliches:
Titanoxid wurde vom Briten W. Gregor in Creed im Jahre 1791 und fast zeitgleich von dem Deutschen M. Klaproth im Jahre 1795 in Berlin entdeckt.

Klaproth benannte das neue Metall nach den Titanen ( „Söhne der Erde mit riesiger Gestalt“) aus der griechischen Mythologie. Die industrielle Produktion war ab 1938 durch das von W. Kroll entwickelte Verfahren möglich geworden. 1946 folgte dann die Großtechnische Anwendung dieses Metalls. Das Metall in unreiner Form stellte erstmals J.J. Berzelius im Jahre 1825 her. Erst 1910 gelang die Herstellung von reinem Titan durch M.A. Hunter in den USA. In der Luft und Raumfahrt erlangte dieses Material aufgrund seiner Eigenschaften eine große Bedeutung. Auch in der Zahntechnik fand Titan eine breite Verwendung. Der entscheidende Vorteil liegt darin, das unterschiedlicher Zahnersatz aus einem Metall hergestellt werden kann und nicht viele verschiedene Legierungen bei einem Patienten verwendet werden müssen. Die Verarbeitung des Titans unter zahntechnischen Bedingungen bereitete lange Zeit erhebliche Schwierigkeiten. Dadurch wurde die Verwendung dieses „Multitalents“ lange Verzögert. Erst als die Technologie und das Know How für Gießen, Fügen, Aufbrennen von Keramikmassen, Schleifen und Polieren vorhanden war, konnte Titan in diesem Bereich erfolgreich eingesetzt werden.
7. Patientenbeispiel:
Hier soll anhand eines Patientenbeispiels der Ablauf der Planung und der Versorgung einer Patientin gezeigt werden. Dabei soll das System Implant 3D der Fa. Med 3D ausführlich erklärt werden. Ebenso soll de Ablauf der Behandlung bis zum fertigen Zahnersatz gezeigt werden. Die einzelnen Schritte der Behandlung wurde mit Bildern dokumentiert. Auf die Herstellung des Zahnersatzes soll nicht weiter detailliert eingegangen werden. Die Patientin ist 67 Jahre alt. Ihr Allgemeinzustand kann als schlecht bezeichnet werden. Sie ist ernährungsbedingt untergewichtig.
Sie hat im Unterkiefer einen totalen Zahnersatz, der Kieferkamm ist stark resorbiert, dadurch ist der Halt der unteren Prothese stark eingeschränkt. Der Oberkiefer war mit einer festsitzenden Brücke von 17 bis 27 versorgt. Durch Extraktion des endständigen Pfeilerzahnes 27 wurde die Brücke bis auf 24 gekürzt. Im Oberkiefer wurde bisher kein Ersatz für die verlorene Zahnreihe angefertigt, soll aber parallel zu der Unterkieferversorgung gefertigt werden.
Sie hat nach eigenen Angaben vor ca. 2 1 /2 Jahren die letzte Scheibe Brot gegessen und feste Nahrung zu sich genommen. Sie ernährt sich aufgrund der stark eingeschränkten Kaufunktion hauptsächlich von Speisen die nicht gekaut werden müssen. Das führte zu dem jetzigen Gesundheitszustand und dem jetzt vorherrschenden Leidensdruck, deshalb wünscht sich die Patientin festsitzenden Zahnersatz damit sie ihre alten Essgewohnheiten wieder annehmen und feste Speisen zu sich nehmen kann und sich damit ihre körperliche Verfassung, sich der Allgemeinzustand verbessert und der Leidensdruck verschwindet.
7.1 Anamnese:
7.1.1 Allgemeine
In der allgemeinen Anamnese soll neben der Krankheitshistorie besonders die regelmäßige Einnahme von Medikamenten und das Vorhandensein allgemeinmedizinischer Erkrankungen, die eine implantatprothetische Rehabilitation beeinträchtigen können, abgeklärt werden. Weiter wichtig sind Krankheitszustände, die die Mitarbeitsmöglichkeit des Patienten bei der Behandlung und der späteren erforderlichen Mundhygiene beeinträchtigen.
7.1.2 Spezielle
In der speziellen Anamnese ist zu klären, wie es zum jetzigen Zustand des stomatognathen Systems gekommen ist. Hier können sich Hinweise auf evtl. noch nicht erkannte systemische Erkrankungen ergeben. Zur Einschätzung der Knochenqualität kann es von Bedeutung sein, ob schon einmal implantiert wurde oder ob eine Augmentation vorausgegangen ist.
7.2 Befunderhebung
Die extraoralen und intraoralen Befunde sollten wenn möglich zusammen mit dem Zahntechniker erhoben und diskutiert werden. Der Ist-Zustand wird in üblicher Weise schriftlich und fotografisch dokumentiert. Dazu benutzen wir eine Digitalkamera mit 5,1 Megapixel. Diese Bilder werden dem Arbeitsauftrag und damit der Arbeit als Bilddatei im Jpeg-Format zugefügt und können jederzeit von den Zahntechnikern über das Erfassungssystem mit der Kundennummer des Behandlers oder der Auftragsnummer oder dem Patientennamen aufgerufen werden. Damit ist sichergestellt, das keine Informationslücken entstehen. Dieses trägt in jedem Falle zur besseren und deutlicheren Kommunikation zwischen den beteiligten Personen bei. Ebenfalls werden Abformungen von Ober- und Unterkiefer, ein arbiträres Registrat und ein Biss in IKP genommen, dazu kommt ein Orthopantomogramm und die erforderliche CT-Aufnahme.
7.2.1 Behandlungsplanung:
Der Unterkiefer soll mit 6 Implantaten der Fa. Camlog versorgt werden. Als Sekundärkonstruktion soll entweder eine festsitzende oder abnehmbare Brücke oder eine Prothese angefertigt werden. Parallel dazu soll der Oberkiefer saniert werden. Eventuell sollen auch im Oberkiefer Implantate gesetzt und als Sekundärkonstruktion eine festsitzende Brücke gefertigt werden. Die endgültige Entscheidung wurde dazu noch nicht getroffen. Es wird dazu die Einheilung der Implantate abgewartet.

Zu dem Thema Indikation und Kontraindikation lesen sie bitte das Kapitel 8.1- 8.3
7.3. Das Implant 3 D System:
Das System wurde von einer kleinen Firma in Heidelberg entwickelt. Es stellt für mich eine gelungene Synthese aus verschiedenen Wissenschaftsbereichen, nämlich Zahnmedizin, Informatik und Maschinenbau dar. Es macht einen durchdachten, ausgereiften Eindruck. Die erzielten Ergebnisse sind ohne Einschränkungen reproduzierbar. Auch Skeptiker gegen neue Produkte werden von den Ergebnissen dieses Systems leicht zu überzeugen sein. Die Anschaffungskosten liegen in einem vernünftigen Rahmen. Nur die Limitierungen auf 200 Planungen( es wird die Anzahl der neu geladenen Dicom- Dateien gezählt, nicht die ausgeführten Planungen zu den einzelnen Patienten.) stört den guten Gesamteindruck etwas.
Das System besteht aus der Software mit einem Key, einem Handbuch und dem Hexapod(Tisch mit 6 Beinen) und einem Handstück inclusive der erforderlichen elektronischen Steuerung und etwas Kleinmaterial. Die gestellten Anforderungen an den PC werden von fast allen Geräten erfüllt, so das dadurch keine Neuanschaffung erforderlich wird. Das Handbuch ist leicht verständlich, gut gegliedert dabei recht ausführlich und macht damit auch Personen, die im Umgang mit einem PC nicht vertraut sind den Einstieg in dieses System recht leicht. Wünschenswert wäre eine Direkthilfe, die das Blättern in dem Handbuch überflüssig macht. Die reine Planung ist recht schnell zu bewerkstelligen, lediglich das Einstellen der 6 Beine auf die in dem Bohrplan ausgewiesenen Werte ist anfänglich sehr zeitintensiv, dieser Zeitaufwand sollte bei der Terminvergabe und der Kostenkalkulation berücksichtigt werden. Für die ersten Planungen mit Herstellung einer Bohrschablone kann man einen Zeitbedarf von ca. einem Tag rechnen.
Der Service der beteiligten Firmen ist sehr gut, tauchen Fragen auf, wendet man sich an die Hotline, in der eine hilfsbereite und kompetente Beratung geboten wird. Zum Üben ist ein Datensatz mit einem Demopatienten vorhanden. Damit können die einzelnen Funktionen der Software ausprobiert erden. Man wird dabei von einem Assistenten durch das Programm geführt, der die Nutzung der Software sehr erleichtert.
7.3.1: Planung mit dem System Implant 3 D
Hier findet die Definition der Okklusalebene 1. Schritt statt.

Hier findet der 2. Schritt statt.

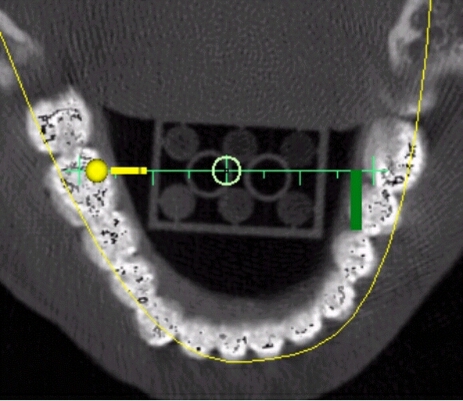
Auf diesem Bild wurde die Lage des Kieferbogens in der Höhe verändert. Man kann sich frei durch Raum bewegen. Dadurch hat man die Möglichkeit die Risikostrukturen (in diesem Fall Nervkanal) genau zu orten.

Die gelbe Linie ist der selbstdefinierte Zahnbogen. Er dient zur Orientierung beim Setzen der Implantate. Der Zahnbogen kann auch in die Mitte der Zahnreihe gelegt werden. Die gelbe Markierung ist die Rechtsmarkierung. Die grüne Markierung zeigt nach vorne.

Steinerkennung:
Die gelben Linien umgeben den Stein, der von der Längsseite betrachtet wird. Zur Steinerkennung wird der Stein in die gelbe Umrandung verschoben.
Steinerkennung: Die gelben Linien umgeben den Stein, der von der Unterseite betrachtet wird. Die Linien brauchen den Stein nicht exakt Eingrenzen. Die genaue Steinerkennung wird durch die Software vorgenommen.
Steinerkennung: Die gelben Linien umgeben den Stein,
der von der Unterseite betrachtet wird. Die Linien brauchen den Stein nicht
exakt
Gesamtansicht: Hier eine Gesamtansicht der Drei 2-Dimensionslen und der 3D- Ansicht.

Gesamtansicht: Gesamtansicht der 4 Bildschirmfenster. Die Größe der einzelnen Fenster kann durch Verschieben der Begrenzungen verändert werden. In diesem Fall haben alle Fenster die gleiche Größe.
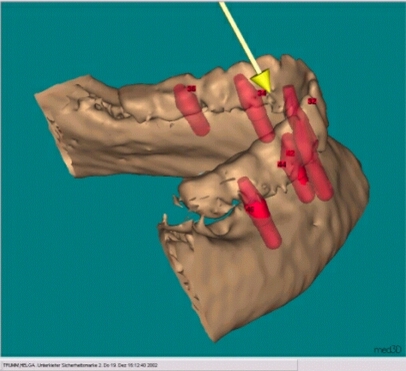
7.3.2 Sicherheitsmarkierungen:
Der
gelbe Pfeil zeigt auf die 1.Sicherheitsmarkierung distal von 37.
Dieser gelbe Pfeil zeigt auf die 2.Sicherheitsmarkierung lingual von 42.
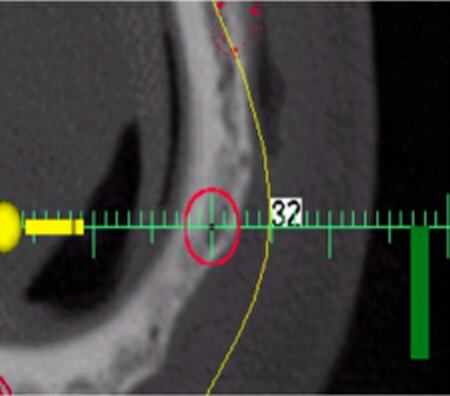
Hier ist die Sicherheitsmarkierung in einer 2-Dimensionalen Ansicht zu sehen. Sie liegt im Zentrum des gelben Kreises. Sie besteht aus einem Klammerdraht von 0.8 mm Durchmesser, der Senkrecht stehend einpolymerisiert wurde. Die Sicherheitsmarkierung dient zur Kontrolle der Übertragung und der Erfolgreichen Steinerkennung.

7.3.3 Planung und Setzen der Implantate:
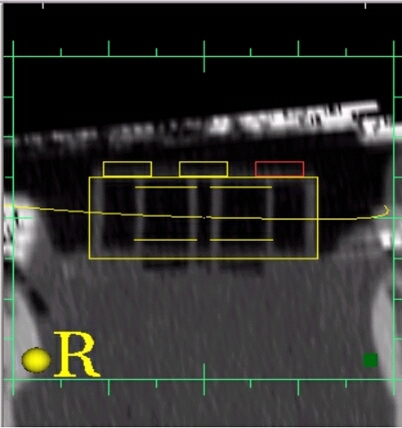
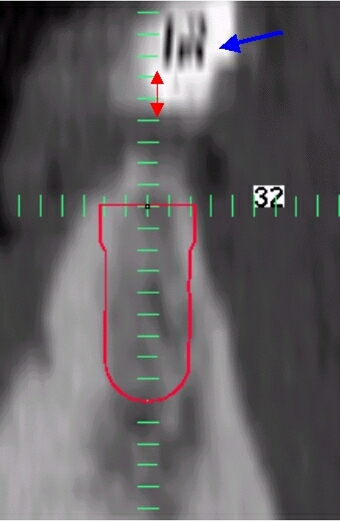
Hier sehen sie den Zahnbogen, der im Bereich der Frontzähne auf den Incisalkanten verläuft. Der rote Kreis ist das Camlog Implantat 32. Es lässt sich erkennen, das der Aufbau des Implantates ziemlich genau in der Zahnmitte stehen wird.
Die Ansicht des Implantates 32. Die hellgraue Schicht ist die Corticales des Mandibula. Die dunkelgraue Substanz ist die Spongiosa des Mandibula. Der blaue Pfeil zeigt auf den Frontzahn der mit Bariumsulfat angereichert wurde. Der Doppelpfeil zeigt den Abstand zwischen Kieferknochen und der Basis des aufgestellten Zahnes, das ist die Gingivahöhe. Das grüne Kreuz im Vordergrund ist eine Messskala mit 1mm Teilung das in der Größe angepasst ist, und damit direkt verwertbare Angaben liefert.
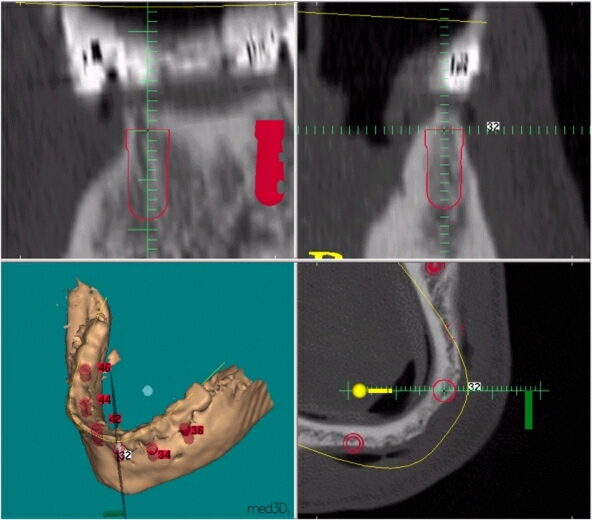
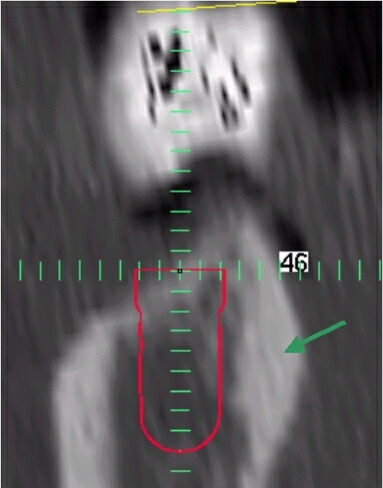
Das ist das Implantat Regio 46, man sieht deutlich die Neigung des Implantates nach lingual. Unterhalb des Implantates ist der Nervkanal erkennbar. Der Abstand des Implantates zu dieser Risikostruktur sollte 1,5 mm in keinem Fall unterschreiten. Dadurch werden Irritationen sicher vermieden.

Die
blau schraffierte Fläche stellt die Schnittebene dar, aus der
die Betrachtung vorgenommen wird. Die
gelbe Linie ist die selbstdefinierte Occlussionsebene. Man
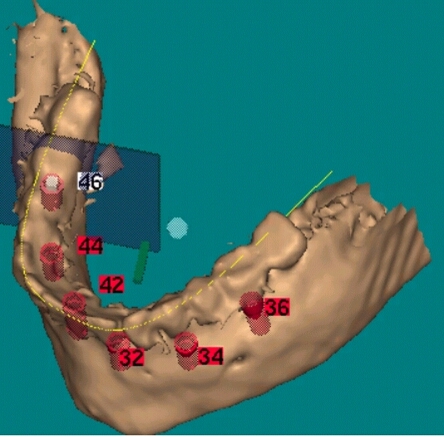
erkennt die Implantate 42, 44, 46. Die Neigung des Implantates 46
ließ sich aufgrund der Knochensituation nicht vermeiden, kann
aber sehr gut mit einem angulierten Aufbau ausgeglichen werden. Foramen
Mentale. Durchtrittsstelle des Nervus mandibulare.

Hier sieht man das Camlog Implantat Regio 46. Das Implantat hat einen Durchmesser von 4,3 Millimetern und eine Länge von 9,0 Millimetern. Der Abstand des Kieferknochens zum aufgestellten Zahn lässt sich anhand des Millimetergitters genau erkennen. Dieser Abstand kann für das Setzen der Bohrhülse im Bohrplan berücksichtigt werden, um die genaue Position der Bohrhülse bei einem aufgeklappten Kiefer zu haben. Corticales
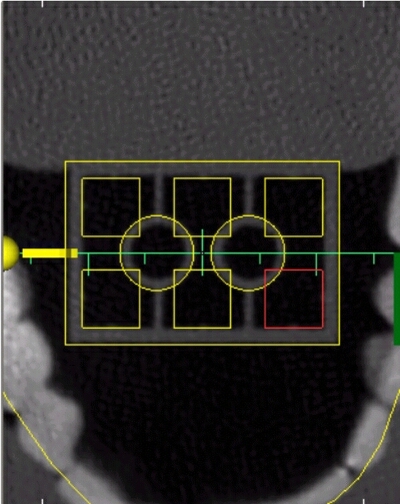
Hier die Ansicht des Camlog Implantates von oben.(Das ist aber nicht die entgültige Position, sondern ein Planungszwischenschritt.) Der kleine grüne Balken ist die “Vorne“ Markierung. Der kleine gelbe Balken ist die „Rechts“ Markierung

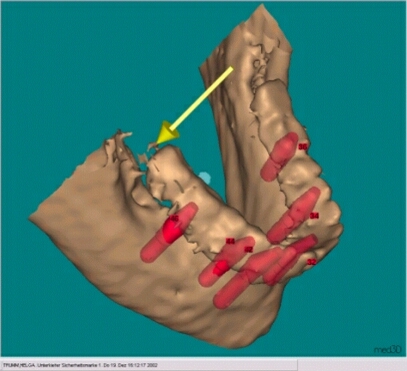
Hier ist Gesamtansicht der Planung ohne Aufbauten. Die einzelnen Implantate können zur besseren Übersicht bezeichnet werden. Das aktuelle Implantat wird dabei Weiß hinterlegt. Auch hier gibt die blaue schraffierte Fläche den Schnittfläche wieder.
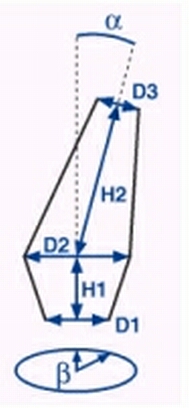
Hier eine Ansicht mit den Aufbauten. Diese Abbildung erscheint in dem Planungsprogramm. Die Einstellung der verschiedenen Maße ( D1, D2, D3, H1,H2) kann vorgenommen werden. So können die Aufbauten den jeweiligen Erfordernissen angepasst werden.

7.4 Operationsablauf:
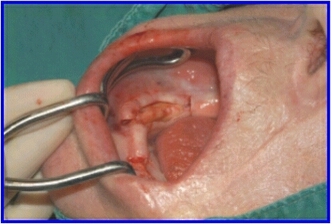
Auf den folgenden Bildern ist der Ablauf der Operation zu sehen. Die Op. Wurde nicht unter Vollnarkose vorgenommen, sondern unter Lokalanästhesie in der Praxis des Implantologen vorgenommen. In dem Bild links sehen sie wie der Kiefrerknochen freigelegt wird.

Hier sieht man den freigelegten Kieferknochen.Regio 42 bis 32 wurde nicht aufgeklappt, weil in diesem Bereich keine Implantate gesetzt werden sollen.
Hier wird die obere schmale Kante des Kieferknochens abgefräst.

Hier werden mit Hilfe der Bohrschablone die Pilotbohrungen ausgeführt. Dazu muss die Schablone gehalten werden,damit keine Übertragungsfehler stattfinden.Verstibulär wurde die Schablone freigeschliffen um Platz für die Aufklappung zu haben.

Die Oberkante der Bohrhülse dient für die Pilotbohrung als Tiefenanschlag für den Bohrer.

Hier wird die Pilotbohrung mit speziellen Bohrern auf das erforderliche Maß der Implantate gebracht. In diesem Fall sind es 4,3 Millimeter.

Hier wird das Implantat (Camlog-Zylinder 1,3 MM Durchmesser und einer Länge von 13 MM mit Hilfe eines Hilfsteiles(Blau) eingesetzt.

Hier sind alle 6 Camlog Implantate gesetzt. Die Implantate sind mit Verschlussschrauben versehen, die nach der Einheilung entfernt werden und gegen Gingivaformer ausgetauscht werden. Die Einheilphase dauert ca. 6 bis 12 Wochen

Auf diesem Bild sind die 6 eingesetzten Implantate zu erkennen. Die Implantatposition entspricht genau die der Planung. Die Implantate sind mit Verschlussschrauben versehen.


Auf
diesem Bild sehen sie das Vernähen

Auf diesem Bild sehen sie den fertig
vernähten Unterkiefer. Bis zum Ziehen der Fäden, ca. 7 Tage
sollte die Prothese nicht getragen werden. Sie wird anschließend
mit einem Unterfütterungsmaterial weichbleidend unterfüttert um
Druckstellen zu vermeiden.

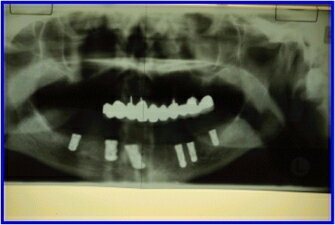
Zum Abschluß der Behandlung wurde eine Orthopantomogramm (Panoramaaufnahme) angefertigt. Die Position des Implantates in Regio 42 entspricht nicht der Realität, sondern ist eine Verzerrung auf dem Röntgenbild...
Ende Teil 1