O Coração Também é um Músculo - Parte 1
Perguntas Freqüentes Sobre Problemas Cardíacos em Doenças Neuromusculares
Margaret Wahl
(MDA - Muscular Distropfy Association)
Problemas cardíacos são comuns em várias desordens neuromusculares. Eles podem ser bastante sérios, particularmente nas distrofias musculares Duchenne e Becker. Nessa primeira parte, em uma série de dois artigos, exploraremos a cardiomiopatia, o tipo de problema de coração encontrado mais freqüentemente em Duchenne e Becker e também em algumas outras condições neuromusculares.
Pergunta: Quais desordens neuromusculares afetam o coração?
| O coração tem um sistema mecânico (muscular) e um sistema elétrico. Quando impulsos elétricos viajam de A para B e em direção a parte inferior via C, induzem as células musculares do coração a se contrair ritmicamente. Quando algo sai errado com esses impulsos elétricos, o resultado é uma arritmia, uma irregularidade no sistema de batimento do coração; quando algo sai errado com a camada de músculo do coração, o resultado é uma cardiomiopatia, um problema com a bomba mecânica do coração. |
Resposta: O coração é um músculo que responde ao sistema nervoso e que contém tecidos nervosos especiais, assim não é surpreendente que seja afetado em muitas desordens neuromusculares. O que de fato surpreende é que existem algumas desordens em que o coração não é afetado, e que existem muitas variações no tipo e no grau de comprometimento cardíaco em uma mesma doença.
Os problemas de coração têm sido relatados em quase todos as desordens neuromusculares, mas eles são muito mais comuns e severos em algumas do que em outras. A maioria das distrofias musculares pode envolver o coração, mas problemas de coração de um certo tipo são particularmente comuns e sérios nas distrofias musculares Duchenne e Becker, enquanto problemas de outro tipo são comuns e sérios nas distrofias miotônica [de Steinert] e Emery-Dreifuss.
As complicações cardíacas não são comuns nas distrofias musculares tipo cinturas, facio-escápulo-umeral e congênita, embora existam relatos em todas essas condições em alguns pacientes.
Doenças que primariamente envolvem o sistema nervoso ou junções neuromusculares parecem não comprometer o coração. Por exemplo, complicações cardíacas são raras em atrofia espinhal muscular, em esclerose lateral amiotrófica e em miastenia. Porém, a ataxia de Friedreich, doença que afeta principalmente os nervos periféricos, é uma notável exceção, onde problemas de coração são comuns e podem ser sérios.
As complicações cardíacas ocorrem em vários outros tipos de desordens neuromusculares, como as desordens musculares metabólicas e às vezes em miopatias inflamatórias (polimiosites e dermatomiosites). Foram relatados casos em doença coronariana central e ocasionalmente em paralisia periódica.
Pergunta: O que realmente ocorre ao coração nas doenças neuromusculares? Os problemas são os mesmos dos demais problemas cardíacos em geral?
Resposta: A maioria das "doenças do coração" de que ouvimos falar nos jornais e na televisão é um tipo de problema cardíaco conhecido como doença da artéria coronária, um "entupimento" dos vasos sangüíneos que irrigam o coração. Este é o tipo de problema que parece resultar de uma dieta rica em gorduras e calorias, excesso de peso, sedentarismo e fumo (embora seja possível a doença da artéria coronária na ausência destes fatores de risco). É o tipo de doença de coração mais freqüentemente associado com "ataque do coração", um bloqueio total de um ou mais de um desses vasos.
Pessoas com desordens neuromusculares não estão de maneira nenhuma imunes a doença de artéria coronária ou, infelizmente, a qualquer outra doença comum da vida moderna. Porém, a doença da artéria coronária não é o problema mais freqüentemente associado com desordens neuromusculares.
Dois tipos de problemas de coração são mais associados com várias desordens neuromusculares. Eles são a cardiomiopatia, um problema com a camada de músculo do coração, e as arritmias cardíacas, anormalidades no sistema de batimento elétrico do coração (pode soar estranho falar em sistema elétrico do coração, mas é isso mesmo. A eletricidade é uma forma de energia resultante da interação de partículas carregadas. Trata-se da mesma energia, tanto em um sistema biológico como artificial).
Cardiomiopatia, o problema muscular do coração, é o tipo de anormalidade mais freqüentemente encontrado em Duchenne e Becker, enquanto arritmias, os problemas do sistema de batimento, são mais comuns em distrofias miotônica e Emery-Dreifuss. Quando ocorrem complicações de coração em outras formas de distrofias musculares, geralmente o problema principal é cardiomiopatia, embora arritmias também possam ocorrer. Ambas, cardiomiopatia e arritmias, ocorrem freqüentemente em desordens musculares metabólicas. Na ataxia de Friedreich a ocorrência de ambos os tipos de problemas são também comuns.
Cardiomiopatias e arritmias cardíacas são desordens comuns na população em geral (entretanto não tão comuns quanto as doenças coronarianas) e os cardiologistas estão familiarizados com elas. O diagnóstico e o tratamento não são notadamente diferentes quando a causa subjacente é uma doença neuromuscular. Porém, a habilidade do paciente para exercitar-se, sua condição respiratória e os possíveis efeitos de medicamentos cardiológicos em outros músculos (particularmente do sistema respiratório) deve ser levado em conta pelo cardiologista quando houver uma desordem neuromuscular além do problema cardíaco.
Neste artigo, nos concentraremos em cardiomiopatia, o principal problema em Duchenne e Becker. Seu tratamento é bastante diferente do tratamento para arritmias, que consideraremos na parte 2.
Pergunta: O que realmente causa a cardiomiopatia em distrofia muscular?
Resposta: A causa primária de cardiomiopatia em Duchenne e Becker é provavelmente a falta da proteína distrofina, a mesma deficiência de proteína que existe nos músculos do esqueleto e conduz à fraqueza generalizada, debilidade e complicações respiratórias. A distrofina é também necessária no músculo cardíaco e sua falta (completa em Duchenne e parcial em Becker) provavelmente conduz à perda de células do músculo cardíaco sob o estresse da contração constante.
Quando problemas de coração acontecem em outras formas de distrofia muscular, como cinturas ou congênita, é provável que a causa subjacente também seja a falta de uma proteína muscular. Em quatro formas de cinturas, por exemplo, as proteínas de sarcoglicana estão próximas da distrofina na membrana celular do músculo e sua ausência pode ser um fator de algum problema cardíaco nessas desordens.
Mas a história é um pouco mais complicada. Por exemplo, a maioria das pessoas com Duchenne e Becker tem complicações cardíacas, mas algumas não. E, nas formas de deficiência sarcoglicana do tipo cinturas, o comprometimento do coração é incomum, apesar da importância da sarcoglicana no músculo cardíaco.
As respostas para estes quebra-cabeças podem estar nas diferenças entre o músculo cardíaco e os músculos do esqueleto. O músculo de coração tem uma estrutura levemente diferente e suas proteínas têm geralmente uma forma um pouco diversa dos seus "primos" dos músculos do esqueleto. Estes proteínas ligeiramente diferentes, conhecidas como isoformas, vem do mesmo gene (cada gene é uma "receita" para uma proteína). Algumas mutações genéticas, como as de Duchenne, Becker e tipo cinturas, provavelmente manifestam-se para a forma de proteína do esqueleto ou do coração, conduzindo a mais ou menos comprometimento do coração.
Além disso, as deficiências de proteínas provavelmente não respondem por toda as disfunções cardíacas em doenças neuromusculares. Por exemplo, o fluxo de sangue através dos tecidos e seu retorno para o coração ficam comprometidos em uma pessoa que não pode exercitar-se, assim variadas capacidades de exercício também pode ser um fator no grau de envolvimento cardíaco (veja Research Updates).
Pergunta: O que acontece a alguém com cardiomiopatia?
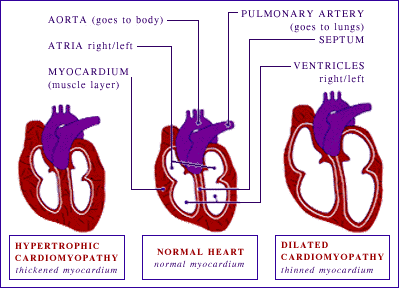 Resposta: A cardiomiopatia (algo errado com o miocárdio, a camada de músculo da parede do coração) geralmente apresenta duas formas:
Resposta: A cardiomiopatia (algo errado com o miocárdio, a camada de músculo da parede do coração) geralmente apresenta duas formas:
Em uma primeira forma, uma parte do músculo do coração aumenta, condição conhecida como cardiomiopatia hipertrófica. Como a parede do músculo do coração cresce demais, o próprio coração pode ser um pouco aumentado, mas as câmaras bombeadoras principais - os ventrículos - ficam com menos espaço para preencher com sangue devido a camada de músculo engrossada. Se a parte engrossada incluir o divisor entre o ventrículos (septo), a ejeção de sangue do coração para o resto do corpo pode ser prejudicada.
Em uma segunda forma, cardiomiopatia dilatada, o miocárdio dilata e se expande. Os ventrículos afinam-se e ficam flexíveis. O coração é aumentado, às vezes notadamente, mas sua função é comprometida pela camada anormal de músculo muito fina.
Em algumas pessoas, a cardiomiopatia hipertrófica torna-se cardiomiopatia dilatada depois de um certo tempo.
Em qualquer tipo de cardiomiopatia, se o problema for muito grave, uma condição conhecida como insuficiência cardíaca (às vezes também chamada de insuficiência cardíaca congestiva) é o resultado final. A insuficiência cardíaca pode ocorrer rapidamente, mas mais freqüentemente desenvolve-se gradualmente, durante vários anos.
Pergunta: O que é insuficiência cardíaca?
Resposta: A expressão insuficiência cardíaca soa assustadora e é de fato uma desordem muito séria. Porém, insuficiência cardíaca não significa que o coração pára. Significa que o coração já não pode atender à demanda dos tecidos do corpo por sangue e seus nutrientes, principalmente oxigênio. A insuficiência cardíaca pode ser tratada e sua progressão reduzida com medicamentos e outras providências. Em algumas pessoas com severa insuficiência cardíaca, porém, somente um transplante de coração permitirá a sobrevivência.
Pergunta: Existem graus de insuficiência cardíaca?
Resposta: Sim. A insuficiência cardíaca pode ser branda, moderada ou severa, podendo alterar-se com o passar do tempo. Existem muitas causas diferentes de insuficiência cardíaca, sendo a distrofia muscular apenas uma delas, mas os resultados e a progressões geralmente são os mesmos.
Pergunta: O que uma pessoa sente quando o coração "falha"?
Resposta: O coração tem enormes reservas de energia, de forma que, até mesmo sob condições adversas, como uma estrutura enfraquecida de músculo, ele geralmente pode se adaptar e manter uma provisão adequada de sangue ao corpo durante algum tempo, freqüentemente anos. Até que sintomas comecem a aparecer, geralmente bastante dano já ocorreu.
Em uma pessoa que não se exercita, como um menino com Duchenne, pode não haver nenhum sintoma que indique a insuficiência cardíaca, até que o problema já esteja muito avançado. Porém, os problemas de coração podem ser detectados com testes diagnósticos.
Em alguém que possa exercitar-se, os sintomas de insuficiência cardíaca serão notados com o esforço. É provável que ele sinta dificuldade na respiração e cansaço (um termo médico freqüentemente usado para esta dificuldade na respiração é dispnéia). Estes sintomas surgem porque, quando o bombeamento do sangue começa a falhar, os tecidos do corpo não recebem sangue suficiente para suportar à demanda de exercícios, particularmente com respeito ao oxigênio.
Mais tarde, com o avanço das falhas do coração, a dispnéia ocorrerá mesmo em repouso, devido a inadequada provisão de sangue para os tecidos até mesmo nessas circunstâncias. Geralmente a insuficiência cardíaca estará bastante avançada quando a "dispnéia em repouso" for observada.
Com a evolução da insuficiência cardíaca, o sangue reflui para o ventrículo que está falhando, assim como um fluido reflui em uma bomba que não está avançando (vide ilustração). Geralmente o ventrículo esquerdo falha primeiro. O sangue retorna para o ventrículo esquerdo após receber oxigênio e liberar gás carbônico nos pulmões. Se o ventrículo esquerdo não estiver bombeando normalmente, o sangue começa a se acumular nas grandes veias que o conduzem dos pulmões ao coração (veias pulmonares).
A pressão sangüínea aumenta nos vasos sangüíneos pulmonares e começa a vazar líquido (principalmente água) através dos pequenos vasos capilares que suprem o tecido pulmonar.
O líquido começa a se acumular em espaço intersticial do pulmão, uma séria condição conhecida como edema pulmonar. A respiração pode tornar-se difícil, especialmente quando a pessoa está deitada. Ela pode desenvolver uma tosse, algumas vezes com a saliva ligeiramente tingida de sangue.
O ventrículo direito também pode falhar, especialmente se o ventrículo esquerdo já está debilitado, causando mais tensão do lado direito.
O sangue que retorna para o ventrículo direito provém da circulação geral através de duas veias principais. Se o ventrículo direito está muito fraco para bombear o sangue para os pulmões, ou se as pressões nos vasos pulmonares forem muito elevadas para serem superadas, o sangue começará a refluir para o lado direito do coração. Com o acúmulo deste sangue, a pressão sangüínea se eleva na circulação geral. Eventualmente, as pressões se acumulam nas capilaridades da circulação geral e líquido começa a vazar através das paredes capilares dos tecidos.
A pessoa com insuficiência cardíaca do lado direito começa a apresentar edema (inchaço ou retenção de líquido) nas partes do corpo mais afetadas pela gravidade. Assim, se ele está parada ou sentada a maior parte do tempo, os tornozelos e os pés mostrarão maior inchaço. O primeiro indício do problema pode ser as meias e os sapatos ficarem muito apertadas. Se estiver deitada, a área ao redor da parte mais baixa da espinha pode ser a mais afetada.
Com a evolução da insuficiência cardíaca do lado direito, um edema generalizado pode ocorrer, inclusive com retenção de líquido nos órgãos abdominais, distensão abdominal e possivelmente náusea e vômito.
A pessoa com edema generalizado ganha peso e acha que suas roupas e anéis estão muito apertados.
À noite, se ela tentar permanecer deitada, o líquido da periferia do corpo se moverá por gravidade para os pulmões, aumentando qualquer edema pulmonar já existente e causando uma sensação urgente de se sentar.
Felizmente, todos esses sintomas podem ser controlados, ao menos por um longo tempo, com medicamentos e outros tratamentos.
Pergunta: Porque a insuficiência cardíaca piora?
Resposta: A insuficiência cardíaca quase sempre piora com o passar do tempo, em parte por causa da deterioração progressiva do miocárdio (particularmente verdade em distrofia muscular), mas também, ironicamente, por causa das frustradas tentativas do corpo para remediar a situação.
Com a debilitação do miocárdio e diminuição do fluxo de sangue para os tecidos, os sensores de pressão estrategicamente colocados no corpo enviam sinais urgentes ao sistema nervoso e rins indicando "pressão baixa". O sistema nervoso envia substâncias químicas que contraem os vasos sangüíneos, aumentam a pressão sanguínea e aceleram o coração. Ao mesmo tempo, os rins retêm água e sódio para aumentar a quantidade de líquido no sangue.
Se a razão da queda de pressão sentida pelo organismo fosse um "vazamento" - de um ferimento por corte, digamos - seria fácil concluir que todas estas medidas provavelmente ajudariam. Em uma pessoa que está sangrando, a elevação da pressão, o aumento do batimento cardíaco e a retenção de líquido tanto quanto possível ajudariam a manter o fluxo sangüíneo para os órgãos vitais.
Infelizmente, se uma falha no bombeamento for a razão para a queda de pressão, então todas estas medidas serão realmente prejudiciais. Elas só pioram as coisas, colocando mais tensão no miocárdio já debilitado, que agora tem que trabalhar contra uma resistência e uma carga fluida mais altas.
Até agora, os medicamento têm pouco a oferecer para reparar diretamente a insuficiência do miocárdio. Porém, há muitos tratamentos que reduzem a tensão no coração e preservam sua função por um longo tempo. A maioria deles são indicados para agir contra a resposta indevida do corpo, para cardiomiopatia e insuficiência cardíaca.
Pergunta: Quais são alguns dos tratamentos para insuficiência cardíaca?
Resposta: Hoje, os médicos têm uma ampla gama de tratamentos a sua escolha. A precisa combinação de drogas e terapias não medicamentosas dependerá dos sintomas, da causa subjacente dos sintomas e do estágio da insuficiência cardíaca a ser tratada. No passado, muitas terapias confiavam no repouso do paciente (desaconselhando exercícios físicos) e estimulavam a atividade do coração com medicamentos.
Hoje em dia, o pensamento quase inverteu-se. Há menos ênfase no repouso total do paciente e mais em permitir o "descanso" específico do coração, ou pelo menos que trabalhe com menor esforço.
Geralmente o exercício regular moderado é encorajado, se possível (o que pode não ser em alguns tipos de doenças neuromusculares). E, em vez de ministrar drogas que aumentem a força contrátil do coração, os médicos preferem prescrever aquelas que reduzem o trabalho do coração e permitem-no descansar.
Seguem alguns dos tratamentos mais comuns.
Tratamentos não medicamentosos
Dieta de sal: Se a sobrecarga de líquido é um problema, uma dieta baixa em sódio deve ser prescrita. A recomendação usual é de uma ingestão diária de 2 a 4 gramas (2.000 a 4.000 miligramas) de sódio. Você deverá ler rótulos em comidas preparadas e evitar adicionar sal na cozinha ou à mesa.
Exercício moderado: Exercício nem sempre é possível em doenças neuromusculares, mas se for, é recomendável com freqüência. Caminhar, nadar ou andar de bicicleta ergométrica pode ser recomendado por seu médico. Se o exercício ativo não for possível, seu médico pode sugerir exercício passivo na forma de terapia física. Exercícios que exigem grande esforço devem ser evitados e a natação deve ser praticada com acompanhante.
Ventilação assistida: Quando os níveis de oxigênio no sangue são baixos, o coração tem que trabalhar mais para obter a mesma quantidade de oxigênio para os tecidos (este é o motivo pelo qual o coração trabalha mais nas maiores altitudes, onde o oxigênio atmosférico é rarefeito e provoca baixos níveis de oxigênio no sangue). Baixos níveis de oxigênio no sangue também conduzem a alta pressão na circulação pulmonar.
Em alguns tipos avançados de doenças neuromusculares, a fraqueza do músculo respiratório provoca baixos níveis de oxigênio no sangue, causando uma tensão adicional no coração. A ventilação assistida - a utilização de dispositivos mecânicos para auxiliar os músculos na insuficiência respiratória movendo o ar para dentro e para fora dos pulmões - pode ser uma intervenção crucial para aumentar o nível de oxigênio no sangue, facilitar a respiração e ajudar o coração a trabalhar melhor. Consulte seu médico sobre estes dispositivos (veja em "Para Leitura Posterior" algumas publicações da MDA sobre cuidados respiratórios).
Oxigenoterapia: Em alguns casos, o médico pode prescrever suplemento de oxigênio para aliviar a carga de trabalho do coração. Isto tem de ser feito com extremo cuidado em pacientes com doenças neuromusculares nos quais o sistema respiratório está prejudicado, pois a administração de oxigênio pode trazer outras complicações. Uma boa comunicação entre o pneumologista e o cardiologista é importante aqui.
Tratamentos medicamentosos
Alívio da carga do coração: As drogas mais freqüentemente usadas hoje são aquelas que reduzem a pressão sangüínea (e assim a resistência contra a qual o coração tem que bombear), reduzem o conteúdo líquido do sangue (reduzindo o volume e a pressão) e agem contra as influências do sistema nervoso que aumentam a pressão sangüínea e o batimento cardíaco.
Força crescente: Às vezes também são usadas drogas que aumentam a força contrátil do coração, mas com extremo cuidado, pois podem ter efeitos perigosos.
Interações medicamentosas e risco em anestesia: Todas estas drogas podem ocasionalmente ter suas ações aumentadas ou interagir com outros medicamentos, inclusive com alguns remédios adquiridos sem receita médica, tais como aqueles para resfriados e diarréia; assim o cardiologista deve ser informado sobre qualquer outro medicamento que esteja sendo usado ou considerado. A anestesia também pode ser um problema, por causa das interações potenciais de substâncias químicas e também por causa do próprio problema subjacente do coração.
Assegure-se de que o seu cardiologista e o cirurgião comuniquem-se quando planejar qualquer cirurgia. Você pode desejar usar uma etiqueta MedicAlert ou pulseira explicando sua condição. Estas são especialmente importantes em casos de acidente ou de internamento de emergência.
As drogas listadas na próxima página estão entre as mais freqüentemente prescritas para insuficiência cardíaca. Elas podem ser usadas isoladamente ou em combinação; diferentes drogas são indicadas dependendo da condição geral do paciente e do estágio da insuficiência cardíaca.
Tratamentos cirúrgicos
Transplantes: Os transplantes de coração de forma alguma são rotina, mas estão se tornando comuns no tratamento de insuficiência cardíaca quando outras medidas falham. Os transplantes têm salvado a vida de vários jovens com distrofia de Becker, na qual a fraqueza da musculatura esquelética (incluindo insuficiência respiratória) era secundária comparada com a insuficiência cardíaca. Normalmente os corações são doados às pessoas que têm um bom prognóstico geral.
Cirurgia de redução: Há um novo procedimento para reduzir o tamanho dos ventrículos dilatados que vem sendo relatado como benéfico em alguns tipos de insuficiência cardíaca. Isto pode ser uma alternativa ao transplante para algumas pessoas com cardiomiopatia avançada.
Miotomia septal: Em algumas pessoas com severa cardiomiopatia hipertrófica, um cirurgião pode reduzir um pouco a obstrução causada pelo excessivo crescimento da camada de músculo reduzindo o septo - a parte do músculo entre o dois ventrículos. Este procedimento pode aliviar parcialmente a constrição do ventrículos.
Pergunta: Como os problemas do coração podem ser detectados e monitorados?
Resposta: Há muitos bons testes em uso hoje para identificar e acompanhar a evolução de problemas cardíacos. O familiar ECG - o eletrocardiograma - é talvez o mais freqüentemente usado. Neste teste, eletrodos são colocados no tórax e membros para medir indiretamente a corrente que flui através do coração. Mas o poder do ECG para revelar cardiomiopatias não é muito grande. Um ECG mede a atividade elétrica do coração, não sua função muscular. Anormalidades na função muscular às vezes são detectadas no ECG, às vezes não.
Um teste um pouco mais elaborado, mas muito mais preciso, para cardiomiopatia é o ecocardiograma, uma fotografia do coração com ultra-som, semelhante ao estudo de imagem freqüentemente realizado para examinar o feto em mulheres grávidas. O técnico pode gravar o ecocardiograma e assim o cardiologista poderá comparar alterações entre testes.
Teste mais invasivos, como estudos de cateterização cardíaca, pode ser feitos sob circunstâncias específicas, se a situação exigir. Estudos de cateterização cardíaca envolvem a colocação de sondas nos vasos sanguíneos cardíacos para medir diretamente as pressões em diferentes partes da circulação.
A cardiomiopatia pode ser "silenciosa", completamente sem sintomas, em alguém que não está se exercitando ou está se exercitando minimamente. Hoje muitos médicos recomendam ECG freqüentes e alguns indicam ecocardiogramas freqüentes (anualmente, por exemplo) para pacientes com risco de cardiomiopatia, até mesmo se não houver nenhum sintoma.
Os sintomas a serem observado em uma pessoa exercitando-se são, inicialmente, a fadiga e a dificuldade respiratória. Mais tarde, o quadro apresenta acúmulo de líquido nos pulmões (em insuficiência cardíaca esquerda) ou nos pés (insuficiência cardíaca direita), com tosse contínua e edema geral se não for tratado.
Na pessoa com doença neuromuscular, a fadiga e a falta de ar tanto podem provir da fraqueza da musculatura respiratória como da debilidade do músculo cardíaco. O médico deve identificar a origem do problema e encaminhá-la ao especialista apropriado.