高山病的醫學原理
本章第 8, 11-13 節施工中,抱歉!
最後增修日期:2008-9-28
| 〔一〕 從大氣到肺泡的氣體組成 |
| 〔二〕 肺循環、分流、死腔 |
| 〔三〕 二氧化碳與酸鹼 |
| 〔四〕 氧-血紅素解離曲線 |
| 〔五〕 氧氣在肺泡的擴散通過 |
| 〔六〕 各種呼吸容積 |
| 〔七〕 呼吸控制<一> |
| 〔八〕 預防高山病的呼吸法 |
| 〔九〕 二氧化碳的運送 |
| 〔十〕 Acetazolamide 的藥理機轉 |
| 〔十一〕 高山病的病理 |
| 〔十二〕 呼吸控制<二> |
| 〔十三〕 高山病的體質傾向 |
回到最上面
|
〔一〕從大氣到肺泡的氣體組成 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ﹛
吸氣時,氣體從大氣通過口鼻、氣管、支氣管、細支氣管到肺泡腔,這一路上氣體組成經過了不小的改變。改變的主要原因有二:水蒸氣從不飽和變飽和、氣體在肺泡與微血管達成某種程度的濃度平衡。
這一節,我們要從計算來了解海拔上升時,肺泡腔的氧分壓降低的幅度超過大氣壓下降幅度的原理,以及身體代謝性把二氧化碳呼出去在提昇肺泡腔氧分壓上的重要性。
大氣壓力隨著高度升高而下降,其公式請見:本站「高山病介紹」中的「 高壓袋治療 」。大氣的組成,若不算水蒸氣,不管低海拔高海拔,都一樣是氮佔 79 %,氧 21 %。 呼吸道會蒸發水分,使得氣體到達末端細支氣管前水蒸氣已達飽和。決定飽和水蒸氣壓的唯一因素是溫度,而與海拔無關。體溫攝氏 37 度的飽和水蒸氣壓是 47mmHg。支氣管的壓力與大氣相同,因此在水蒸氣飽和之後,氧分壓等於大氣壓減掉 47 之後再乘以 0.21。如果吸入的不只是空氣,而有額外氧氣,則須先得到吸入的混和氣體中氧所佔的比率,稱作 FiO2,此時氧分壓等於大氣壓減 47 之後乘以 FiO2。這是尚未氣體交換前的組成。
在高海拔體動脈氧分壓會明顯下降,究其原因,肺泡腔氧分壓下降是其中最重要一環,其次是肺泡的擴散可能來不及平衡,以及「分流現象」等問題。所以我們要了解肺泡腔氧分壓。
肺泡腔的氧分壓如何估算?方法是從二氧化碳推算。 假定氧在肺泡腔與微血管可達成平衡,那麼氣體交換時二氧化碳與氧有個接近固定的比例。氧的進入會比二氧化碳排出多一點,因為脂肪酸氧化時,一部份氧與氫結合成水而非二氧化碳。從實驗得知,呼吸道吸入的氣體,在肺泡經過氣體交換平衡之後,氧分壓減少與二氧化碳分壓增加的比值大約十比八。因此: PAO2 = (Patm - PH2O) * FiO2 - (PaCO2 / 0.8) .....................(公式2-1-1) 其中, PAO2:肺泡腔氧分壓,mmHg; Patm:大氣壓,mmHg; PH2O:飽和水蒸氣壓,若沒發燒一般是 47mmHg,若發燒可至 50mmHg; FiO2:吸入氣體中氧所佔的比率,大氣是 0.21; PaCO2:體動脈血中二氧化碳分壓,推定與肺泡腔中相等; - :減法; * :乘法; / :除法。 以下,我們就用這個公式來了解海拔高度如何影響PAO2,以及PaCO2如何在高海拔扮演調節的角色。
〔關於氣壓與海拔〕 壓力單位: mmHg; pH2O = 47
首先計算海平面的情形:Patm = 760,FiO2 = 0.21,PH2O = 47,正常人 PaCO2 = 40,填入公式,結果得到 PAO2 = 99.7 mmHg。 當高度上升到 3000m:Patm=520,FiO2 = 0.21,PH2O = 47,如果呼吸沒有代償性換氣增加,那麼 PaCO2 仍然是 40,填入公式,結果得到 PAO2 = 49.3 mmHg。請注意,大氣壓在 3000m 處是海平面的 0.684 倍,PAO2卻只有一半。 如果同樣在3000m高處,但換氣增加使得二氧化碳呼出很多,PaCO2只剩下30mmHg,那麼,填入公式,結果得到 PAO2 = 61.8 mmHg。 二氧化碳的減少,換得氧分壓的增加。這裡,氧分壓的增加看起來並沒有很多,卻能夠關鍵性地增加很大的血紅素氧飽和度,這一點在後面章節 "〔四〕氧-血紅素解離曲線" 還會說明。 再看 4000m 處,Patm = 460,如果 PaCO2 = 40,那麼從公式得到 PAO2 = 36.7 mmHg;如果 PaCO2 = 30,那麼 PAO2 = 49.2。 再看 5000m 處,Patm = 404,如果 PaCO2 = 40,那麼從公式得到 PAO2 = 25 mmHg;如果 PaCO2 = 30,那麼 PAO2 = 37.5;如果 PaCO2 = 24 mmHg,那麼 PAO2 = 45 mmHg。 再看 8000m 處,Patm = 277,如果 PaCO2 = 40,那麼從公式得到 PAO2 = -1.7 (負的!);如果 PaCO2 = 24 mmHg,那麼 PAO2 = 18.3 mmHg;如果 PaCO2 = 12 mmHg,那麼 PAO2 = 33.3 mmHg。 由此可見兩件事情:第一,二氧化碳的增加排出是救命的要點;第二,8000m 無氧攀登多麼地可怕! 再來看吸氧氣的情況。 在「高山病介紹」中的「氧氣治療」提到使用氧氣鼻管,流量每分鐘四升的情況下,FiO2大約是 0.3;氧氣面罩則 FiO2 更高。如果把前面 3000m 至 8000m 的情況中 FiO2 都改為 0.3,看看 PAO2 會如何變化。 海平面的情形:Patm = 760,令FiO2 = 0.3,PH2O = 47,正常人 PaCO2 = 40,填入公式,結果得到 PAO2 = 164 mmHg。 3000m:Patm=520,令FiO2 = 0.3,PH2O = 47,PaCO2 = 40,填入公式,結果得到 PAO2 = 91.9 mmHg。 4000m 處,Patm = 460,令FiO2 = 0.3,如果 PaCO2 = 40,那麼從公式得到 PAO2 = 73.9 mmHg。 5000m 處,Patm = 404,令FiO2 = 0.3,如果 PaCO2 = 40,那麼從公式得到 PAO2 = 57.1 mmHg;如果 PaCO2 = 30,那麼 PAO2 = 69.6。 8000m 處,Patm = 277,令FiO2 = 0.3,若 PaCO2 = 40,那麼從公式得到 PAO2 = 19;若 PaCO2 = 24,那麼 PAO2 = 39;如果 PaCO2 = 12,那麼 PAO2 = 54。 |
〔回到最上面〕
|
〔二〕 肺循環、分流、死腔 |
|
肺循環內的分流現象造成一股缺氧血進入本應該全部是充氧血的肺靜脈,使得體動脈血氧飽和度降低。死腔是吸進來的空氣中沒有經氣體交換又呼出去的部分。
體靜脈血匯流成上腔靜脈與下腔靜脈,分別從上與下方注入右心房﹔右心房的血經三尖瓣進入右心室;右心室將血打入肺動脈;從體靜脈到肺動脈這一路的血都是身體組織用剩的缺氧血。左右肺動脈的血在進入肺泡微血管之後得到氧轉成充氧血,然後匯成四條肺靜脈回到左心房,再經僧帽瓣到左心室,然後打到主動脈。 主動脈及其分支就是體動脈,體動脈經身體除了肺泡以外的各處微血管回到體靜脈稱為體循環。肺動脈經肺泡微血管回到肺靜脈稱為肺循環。 「分流」一詞從英文 "shunt" 翻譯而來。分流有兩種:心臟內的,與心臟外的。 例如左右心室之間的「心室中隔」若有先天性缺損,使得本來血流不能直接交通的左右心室變成有個破洞可以互通,這時候就會有心臟內分流。 一般左心室壓力大於右心室,若部分血液從左心室分流到右心室,再從右心室進入肺循環,但這一股分流是充氧血,所以沒有從肺泡吸收氧氣的功能,這時候,等於一股充氧血在肺循環與左右心室間兜圈子,增加心室負擔而不具功能,這是「心內左至右分流」。有些情況下心室中隔缺損同時右心室壓力高過左心室,使得分流從右心室進入左心室,這一股是缺氧血,會與來自肺靜脈的充氧血在左心室混合,體動脈血的氧飽和度因而降低,這是「心內右至左分流」。 左圖是三個肺泡,功能上分別處於正常、分流、死腔的狀態。 正常時,藍紫色缺氧血在肺泡微血管變成鮮紅色充氧血。 「分流現象」是指氣體在支氣管通往肺泡的路上阻塞時,肺泡腔沒有了氧氣來源,不能提供給血流把缺氧血變成充氧血,所以肺泡微血管與小肺靜脈仍然是藍紫色;這一股藍紫色肺靜脈血會與來自其他正常肺泡的鮮紅色血混合,使得回到左心房時整體氧飽和度降低,這效應與前述「心內右至左分流」一樣,所以也叫做分流。 「死腔」(dead space)是指呼吸的氣體中,一部份沒有與肺泡微血管進行氧氣與二氧化碳交換,這部分氣體所佔體積。例如,鼻腔、氣管、支氣管、近端細支氣管都是死腔。氣體交換只有在很靠近肺泡的細支氣管,稱為呼吸細支氣管,與肺泡才能進行。正常人的死腔體積大約體重每磅一西西。 有時候,死腔發生在肺泡。如圖中小肺動脈阻塞,肺泡沒有微血管流通,進入這個肺泡的氧氣不能被吸收,又被呼出去,就好像在鼻腔、氣管沒有氣體交換一樣,也是死腔。 正常人從左心室打到體動脈的血流大約有近 5% 跑到肺循環去,這是支氣管動脈供應支氣管壁組織、變成缺氧血之後並不回到體靜脈,而匯入肺靜脈,而這過程沒有經過肺泡,所以還是缺氧血,有如發生肺內分流一般。所以正常人體動脈血的氧飽和度比肺泡微血管還低一點點。 許多疾病會增加肺內分流,使得體動脈血的氧飽和度降更低,例如肺水腫時滲入細支氣管的液體阻隔了吸入氣體進入肺泡就會有這種情形。 有的疾病會增加死腔,例如肺氣腫時,肺泡可能很大,吸入肺泡的氣體過多,只有其中部分能和微血管交換氣體,不能交換的部分就是死腔。 肺泡有血流但沒有通氣就是分流,有通氣沒有血流就是死腔。有時只是血流過多,通氣過少,也有類似分流現象,使體動脈血的氧飽和度降低;或是通氣過多,血流過少,而有類似死腔的現象。這種稱為 "通氣與血流配合不佳" (ventilation-perfusion mismatch)。 正常人吸一大口氣時,一開始肺的下部的肺泡先擴張得到通氣,當吸到接近肺的最大體積前,肺下部的肺泡已經不能再擴張,而通氣主要進入肺上部。平常呼吸很少吸到肺的最大體積,所以平常通氣以肺下部較多,因此血流為了配合,也是以肺下部較多。 正常的小肺動脈有自動調節的功能,如果經過肺泡的血沒有足夠通氣供應,使得該局部的小肺靜脈的血氧飽和度太低,就會使局部小肺動脈收縮以減少血流。這原本是避免 "通氣與血流配合不佳" 的保護機轉,但是當全部肺泡都因高海拔氧分壓太低而使全部小肺靜脈血氧太低時,使得許多小肺動脈收縮,導致肺動脈壓力增高;而這小肺動脈收縮可能不平均,有的小肺動脈收縮不足,便承受許多高壓血流,而使微血管不堪負荷而有裂縫,水分溢出,就是高海拔肺水腫。 |
〔回到最上面〕
|
〔三〕 二氧化碳與酸鹼 |
||||||||||
|
二氧化碳會使血液變酸,酸性會刺激呼吸中樞加速換氣,加速換氣則呼出二氧化碳使體內減少,進而使血液變鹼。此外,呼吸中樞對於二氧化碳的敏感度,與碳酸氫根濃度關係密切,這是高度適應的重要部分。
二氧化碳(CO2)與水(H2O)化合之後形成碳酸(H2CO3),碳酸溶解於水中時一部份會解離成碳酸氫根離子(HCO3-)與氫離子(H+)。碳酸是弱酸,碳酸氫根則是弱鹼。寫成化學式如下: CO2 + H2O <--> H2CO3 <--> (HCO3-) + (H+) 其中第一個步驟,二氧化碳與碳酸間的平衡須借助於脢的催化才能快速達成;第二個步驟則不需催化劑可快速平衡。 當溫度固定,平衡達成時,根據化學平衡原理,可以得到下列數學式: [H+] = 某常數 * PCO2 / [HCO3-] .....................(公式2-3-1) 其中,
這個結果有幾個意義: (1)在固定碳酸氫根濃度的條件下,二氧化碳分壓(也就是濃度)越高,平衡後酸性越強; (2)碳酸氫根濃度越高,越能緩衝二氧化碳分壓改變造成的酸性改變,也就是說,當二氧化碳增多時,會使酸性增加,但增加的幅度視碳酸氫根濃度而定,碳酸氫根濃度越高會使酸性增加幅度越小; (3)如果有一個另外的機制來改變碳酸氫根濃度,就可以改變二氧化碳的影響程度。 二氧化碳分壓與酸性成正比這件事有兩個重要影響: 首先,血液從體動脈進入微血管後,會得到身體組織細胞產生的二氧化碳,體循環的微血管中酸性因而比體動脈血強。氧與血紅素的結合力在酸性會下降,因此,動脈血中與血紅素結合的氧分子,當來到組織微血管時會釋放出來。 第二,身體可以藉由酸鹼度的偵測來感受體內二氧化碳的多寡,進而作為呼吸控制的感測機制。 碳酸氫根是體內最重要的酸鹼緩衝物質之一。它不僅緩衝二氧化碳濃度變動造成的酸鹼波動,也緩衝其他體內產生的或體外進入的酸性物質。 改變血液之碳酸氫根濃度的機制除了二氧化碳濃度外,還有腎臟製造尿液時,可以調控碳酸氫根從血液流失到尿液的程度。當流失增加時,血中碳酸氫根濃度減少,這時候緩衝功能降低,若有二氧化碳分壓稍微增高,便會導致酸性較大幅增加。 主動脈與頸動脈有化學感受器,可以偵測血液酸鹼度,當酸性增加時,訊息傳到呼吸中樞,會使呼吸加深加快。呼吸也就是換氣,或稱通氣,加速時,二氧化碳加速排出,使血液酸性減少。這是身體用來控制二氧化碳濃度的主要機轉之一。 當血中碳酸氫根濃度減少時,二氧化碳稍一增加便會造成血液偏酸較多,這時候刺激通氣增加更多。 延腦也有化學感受器偵測腦組織間隙液體與腦組織外的腦脊髓液的酸鹼度,用來作為控制通氣速率的感測源之一。二氧化碳仍然是影響腦組織液與腦脊髓液酸鹼的最重要因素。二氧化碳可快速從血液進入腦組織液或腦脊髓液,氫離子或碳酸氫根離子則不易通過「血腦壁障」。二氧化碳可快速水合成碳酸並立即釋放氫離子,進而刺激延腦的化學感受器。 實際上血中二氧化碳增加時使呼吸加快加深主要是藉由刺激延腦化學感受器來達成,只有一小部份是藉由刺激主動脈與頸動脈的化學感受器,但後者反映較快,在運動一開始時角色較重要。 腦脊髓液的碳酸氫根濃度會在血液的碳酸氫根濃度改變之後的一至數天內達成與血液平衡。當腦脊髓液的碳酸氫根減少後,呼吸中樞會對二氧化碳更敏感。 控制通氣並不是全靠酸鹼的感測,還有:缺氧。當動脈血的氧濃度下降時就會使呼吸中樞發出加速通氣的命令。這是高度適應的起步。 缺氧造成通氣加速,通氣加速又造成二氧化碳濃度下降,接著使血液偏鹼性。然後腎臟開始減少碳酸氫根再吸收,也就是增加流失於尿中,於是降低血中碳酸氫根濃度,並且稍後減少腦脊髓液的碳酸氫根濃度。碳酸氫根濃度降低後一方面使血液的偏鹼拉回一些,一方面增加呼吸控制系統對於二氧化碳的敏感度,而促使進一步增加通氣。這是高度適應的真正部分,而且可以在下山後還維持一段時間。 |
〔回到最上面〕
|
〔四〕 氧-血紅素解離曲線 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
有實地數據指出,在海拔5340m,大氣壓(401mmHg)只比海平面(760)的一半多一點點,但已高度適應的青壯健康人其動脈血氧分壓(43.1mmHg)卻不到海平面正常值(99.7)的一半;然而,其動脈血的血紅素含氧飽和度(76.2%)卻比海平面正常值(97.7%)的一半高出甚多。
(見高山病文獻目錄之醫學論文第 2篇) 這一節要了解造物者在血紅素與氧結合之性質的奧妙設計。 首先回顧本章第一節中提到,在5000m 處,如果 PaCO2 = 40,可從(公式2-1-1)得到 PAO2 = 25 mmHg;如果 PaCO2 = 24 mmHg,則 PAO2 = 45 mmHg。因此,增加換氣使血中二氧化碳降低會提升動脈血氧分壓,這是高度適應的第一步。在上述 5340m 測量到的動脈氧 43.1mmHg 應也是代償性增加換氣使二氧化碳下降情況下才有如此高的氧分壓。但即使如此,動脈血氧分壓仍不到海平面的一半。 如果血液攜帶氧的能力(含氧量)只與氧分壓成簡單的(線性的)正比關係,那麼在 5340m 即使努力增加換氣,動脈血含氧量也將不到海平面的一半,也就是,動脈血的氧飽和度將不到 49%。但實際上測量數值是 76.2%,可見氧飽和度與氧分壓的關係是非線性的。 在海平面,健康人肺泡微血管的氧分壓大約是 100mmHg,會使血紅素的含氧飽和度達到 97.5%。這是指二氧化碳分壓等於 40,pH 等於 7.4 情況下。當海拔上升到 1500m,如果二氧化碳與 pH 不變,這時候肺泡微血管氧分壓大約是 72.2,血紅素的含氧飽和度則為 95.6%。所以在 1500m 以下,高度幾乎不會影響血液的含氧量。當高度超過 1500m,肺泡血的氧飽和度就不再接近飽和,例如,如果二氧化碳與 pH 不變,2000m 的肺泡氧分壓大約 64mmHg,血氧飽和度大約 92.6%。 在高海拔醫學的書本裡,把 1500m 以上定義為「高海拔」,原因就在此。 本節暫假設不考慮分流現象或肺泡氣體擴散可能來不及平衡的問題,在此假定之下,體動脈(簡稱動脈)氧分壓就等於肺泡腔氧分壓,這可以方便用動脈血來討論。 動脈血的氧飽和度降到多少以下,人體會開始「緊張」呢? 要了解這個問題,可從體靜脈(簡稱靜脈)血的氧飽和度入手。 人體各種不同器官的耗氧量不相同,因此從不同器官回流的靜脈血其氧飽和度各異。這些靜脈血在回到心臟後會混合均勻,稱作「混合靜脈血」。休息狀態下,混合靜脈血的氧分壓約 40mmHg,二氧化碳分壓約 45mmHg,pH 與動脈約相同為 7.4,可得到 73.7% 的氧飽和度。 動脈與靜脈間的氧飽和度差異,也就是身體組織消耗掉的部分。如果動脈血氧飽和度降到接近靜脈血的休息狀態下一般正常值,那就意味著身體組織很難從血液獲得氧氣供應,除非讓靜脈血的氧飽和度降更低,也就是讓組織更努力從血流中壓榨出氧,讓組織在更低氧環境中工作,人體也就處在「緊張」狀態了。 在海拔 3500m,如果沒有代償性增加換氣(也就是動脈 CO2 分壓仍為 40mmHg),這時候動脈血氧分壓是 43mmHg,血紅素氧飽和度是 78.1%;相當接近前述靜脈的數值。 所以,3500m 以上,身體必須相當「緊張」囉!這也就是在高海拔醫學的書本裡,把 3500m 以上定義為「極高海拔」的道理。 以上許多例子中的氧飽和度的數值可以從這個網頁的自動計算獲得: http://www.ventworld.com/resources/oxydisso/dissoc.html 靜脈血的氧分壓也就是組織微血管靠近靜脈這一端的氧分壓;動脈血進入微血管後,氧分壓便因組織擷取而下降。從「氧-血紅素解離曲線」來看,氧分壓由高降到 60-70mmHg 之間時其斜率由平緩變得陡急;這表示: 氧飽和度在這曲線轉彎的右側變化不大,都維持高飽和; 氧飽和度在曲線轉彎的左側受氧分壓影響極大,且近似線性關係。 如果肺泡氧分壓在曲線轉彎的右側,就可以得到很好的動脈氧飽和度;而靜脈氧分壓在轉彎的左側則可讓血液在組織微血管釋放大量的氧。 為了使血液在組織微血管釋放更多的氧,身體的設計還不止如此。 溫度與酸鹼度會影響「氧-血紅素解離曲線」。較高的溫度或較強的酸性(較低的pH)會使曲線向右偏移,也就是使血紅素與氧結合力變弱,飽和度降低。在耗氧量較高的器官的組織間隙,常常有較高的溫度與較低的 pH 值,例如腦部與運動中的肌肉,這樣會使血液釋放更多的氧氣供組織使用。正常人休息狀態下血液 pH = 7.40 (7.38-7.44),腦脊髓液則是 7.31-7.34。 在高海拔時,代償性換氣增加使血中二氧化碳減少,進而使血液 pH 值升高,「氧-血紅素解離曲線」向左偏移,有助於提高肺泡微血管與體動脈氧飽和度。 實際經驗的數據顯示,到達某一高海拔之後一兩天之內,動脈血 pH 值可以達到最高點,然後的一星期內 pH 幾乎不變或極緩慢下降;如果繼續停留該高度更多天,則 pH 值會慢慢回降,這是腎臟代償性將碳酸氫根排出體外的緣故。 短期的高海拔停留,pH 可以升到多高?有 3800m 的數據是 7.485;另一個 4509m 的數據是 7.47。 較長的停留,pH 可以回降到多少?3000m 以下可以回降到海平面的正常值 7.4;5340m 的數據是 7.45;6300m 的數據是 7.47。(6300m 的平均 PaCO2 是 18.4 mmHg )。 更高海拔呢?在八千公尺的高度實際上人類是無法停留較久到腎臟代償的出現,只可能有短期停留的數據。曾有兩名登山者在 8050m 測量 PaCO2(平均11mmHg)再間接推算 pH 為 7.55;其中一名在 8848m 聖母峰頂的推算 pH 超過 7.7(PaCO2 = 7.5 mmHg )。
在海拔 5500m,大氣壓約為 380mmHg,高度適應後令 PACO2 = 25,pH = 7.45,可以計算得到 PAO2 = 37.7mmHg,肺泡的平衡後血紅素氧飽和度為 75%。後者幾乎與海平面休息時的混合靜脈血相等。因此,超過 5500m 以上,即使已經所謂「高度適應」,仍必須把靜脈血的氧飽和度降得很低,以便與動脈血有差距,才能釋放氧給組織使用。靜脈血是組織用剩的血液,代表較靠近靜脈端的微血管血,反應出部分組織細胞所處的氧濃度環境。 因此,超過 5500m 以上,稱為「極端高海拔」,大約這個高度以上,人類無法長期居住,註定會發生「極端高海拔的進行性衰竭」。
在本章第一節我們曾將各種海拔高度,不同的動脈二氧化碳分壓之下,得到的肺泡氧分壓做成一個表;現在添上 pH 與動脈血氧飽和度,製表如下:
8000m 以上情況怎麼樣呢?有興趣的山友請自己動手計算。自己動手,了解才更深刻。 |
〔回到最上面〕
|
〔五〕 氧氣在肺泡的擴散通過 |
||
溫度固定之情況下,溶質在均勻介質裡擴散的速率與該溶質的濃度梯度成正比,這就是 Fick 氏定律。
氧氣從肺泡腔擴散到肺泡微血管的路上,要通過薄薄的肺泡細胞與微血管壁細胞以及細胞外的某些物質的薄膜。儘管這一路上整體而言並不均勻,但可分段視為各種均勻介質;分段各遵守 Fick 氏定律。整體而言,擴散速率與肺泡腔到肺泡微血管之血液間的平均氧濃度梯度成正比。平均濃度梯度也就是兩端的濃度差除以距離。 在還沒發生肺水腫的健康人,可先假定通過肺泡到微血管的距離不變,那麼,影響擴散速率的因素就是兩端氧濃度差。 設想某一滴肺動脈血剛進入肺泡微血管時,血中氧濃度最低。氣體交換隨著時間進行時,這一滴流動中的血液氧濃度漸高,二氧化碳漸少。如果這一滴血從進入肺泡微血管到離開微血管進入肺靜脈的這一段時間夠久,血中氧可以與肺泡腔中的氧達成平衡,也就是分壓相等。在這過程,兩端分壓差從大變小到零;根據 Fick 氏定律,擴散速率也從大變小到零。如果肺泡腔的氧分壓與肺動脈血的氧分壓相差越大,那麼那一滴血在一開始時接受氧從肺泡腔擴散過來的速率就越快。其實不僅一開始,整個過程的擴散速率都會越快。達成平衡所需的時間也越短。 反之,如果肺泡腔的氧分壓與肺動脈血的氧分壓相差越小,達成平衡所需的時間也越長;若這所需時間長到超過那一滴血流經肺泡微血管的時間,就來不及達成平衡。 什麼情況會使肺泡腔的氧分壓與肺動脈血的氧分壓相差變小?不外乎肺泡腔的氧分壓降低的幅度超過肺動脈血的氧分壓降低的幅度。 因為肺動脈血的氧分壓須比肺泡腔的氧分壓低,這樣氧才會從空氣進入體內。在海平面肺泡氧分壓大約是 100mmHg,肺動脈血的氧分壓則為 40mmHg,相差 60mmHg。到了海拔 3000m 假若沒有代償性換氣過度,肺泡氧分壓只剩下 49.3mmHg(見本章第一節),這時候不管肺動脈血的氧分壓如何降低,都不可能使氧分壓相差不變小。 事實上,隨著海拔上升,肺泡腔的氧分壓與肺動脈血的氧分壓相差會越來越小。主要決定的因素就是肺泡腔的氧分壓。 當肺泡腔的氧分壓降到某個程度,紅血球流經肺泡微血管的短暫時間裡,會來不及與肺泡腔達成氧分壓的平衡。這時候動脈血缺氧情況會比上一個列表中的數據更為嚴重。 一般而言,休息時,紅血球流經肺泡微血管所需時間大約是 0.75 秒。在海平面,肺泡腔的氧分壓與肺動脈血的氧分壓相差 60mmHg,這時候只需 0.2 秒便可使肺泡微血管中的紅血球與肺泡腔達成氧濃度平衡。 在海拔 5800m 處,有二氧化碳代償性排出的情況下,肺泡腔氧分壓大約是 35mmHg,書上的計算是,0.75秒只夠使肺泡微血管血的氧分壓從 21mmHg 提高到 28mmHg。 |
〔回到最上面〕
|
〔六〕 各種呼吸容積 |
|
這一節重點在介紹「Closing Volume」的觀念。
|
|
呼吸時肺部體積在不同階段有各種名稱,如下圖:
「V. C.」代表「Vital Capacity」,譯作「肺活量」,就是刻意用力的呼吸,吸氣吸到所能吸的最大限度,然後呼氣吐到不能再吐,所呼出的體積。 「R. V.」代表「Residual Volume」,譯作「殘餘容積」,是指呼氣吐到不能再吐的時候肺所剩下的體積。 「C. V.」代表「Closing Volume」,譯作「始關閉容積」,是指呼氣吐到「一小部分細支氣管開始關閉時」,肺所剩下的體積。 細支氣管關閉的效應就是「分流」(請看本章第二節),分流使得動脈血氧飽和度降低。 為什麼呼氣會有部分?支氣管開始關閉的現象?此現象會發生在呼氣的哪一階段?也就是說,Closing Volume應該在上面那個呼吸容積圖的哪一個位置?什麼因素會影響它呢? 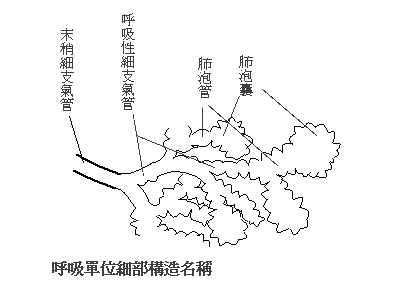 呼吸道從氣管、支氣管往末梢走,到細支氣管經過多次分支。所謂細支氣管,與支氣管最大的分野是支氣管的管壁有半環狀的軟骨支撐,而沒有軟骨的細分枝就是細支氣管。沒有軟骨支撐著管壁,便有可能因受壓力或自行收縮而關閉。 細支氣管再經過幾次分支到了末梢,在沒膨大成為肺泡之前,已經有了氣體交換功能,這一部份稱為呼吸性細支氣管。從同一支末梢細支氣管分出來的呼吸性細支氣管與肺泡合稱一個呼吸單位。 肺的組織,包括肺泡、細支氣管、支氣管都具有彈性。如果處在不受力的情況下,肺會縮成一團。平常肺所以會膨脹開來,是因為受到負壓牽引,這個負壓就是肋膜腔與肺泡內部間的壓力差。 肋膜腔是個密閉空間,裡面沒有空氣,只有少許水樣液。肋膜腔外壁是肋骨與肌肉組成的強韌胸廓,內壁是柔軟的肺。 我們可以把肺看成一個氣球。假想把一個未充氣的氣球尾端放進口腔中,氣球開口留在口腔外,用力一吸,氣球便會在口中充氣膨脹。這是因為所謂「吸」的動作是舌頭根部將口腔與咽部隔絕並使舌頭往後縮,這樣會使與外界空氣隔絕的口腔空間加大,壓力降低,而與外頭空氣相通的氣球內部的大氣壓自然使得氣球膨脹充氣。 肋膜腔與肺的關係就好像這個例子中口腔與氣球。在口腔中吸出一個氣球時,氣球的彈性會造成一個要使氣球縮小的力,這個力與氣球內外壓力差,也就是「吸」的負壓平衡。在肺的情況原理一樣,肺內與肋膜腔之間的壓力差與肺要自動縮小的彈力形成平衡。 平常休息狀態下呼吸時,呼氣後會有一小段時間沒有呼氣也沒有吸氣。這時候呼吸的肌肉處於休息狀態,胸廓與肺部所受到的力只剩下肺要自動縮小的彈力,這個力也就是使肋膜腔成為負壓的力。肋膜腔內只有水樣液,雖然很少量,仍然有液體因重力而產生的與深度成正比的壓力,因此肋膜腔上部壓力變得比下部多一點。也因此肺泡內外壓力差在肺上部比下部多一點。 健康人休息時以潮容積呼氣,其胸廓縮小是由於胸廓自己的彈性,而非刻意壓縮;肺也因自己的彈力而縮小,而非擠壓。若刻意呼出更多氣體,所用的力幾乎全部是用在克服胸廓抵抗壓縮的阻力,而非用在壓迫肺部。但在生病時,例如氣喘或肺水腫時,細支氣管阻塞,呼氣的力氣就會用在擠壓肺部。 肺部無數的肺泡與細支氣管中,其隨著呼吸動作膨脹縮小的程度並不一致,平常以潮容積呼吸時,氣體主要進出肺下部的呼吸單位。若呼氣到 Closing Volume 以下時,也是肺下部的細支氣管先關閉。 Closing Volume 的位置會因疾病狀況而改變。例如中或重度肺水腫,可能隨時都有部分細支氣管處於關閉狀態,這時 Closing Volume 的位置就比吸氣到肺活量時還高。這是因為細支氣管壁腫脹使得內徑縮小,而且管腔中鬱積液體造成阻塞。另外,過多液體的凝聚力使得細支氣管與肺泡更?於關閉。 要瞭解肺泡與細支氣管的受力與縮放的關係、為何在肺上部與下部不同,並不是一件容易的事。 一片薄膜若內外壓力差為P,當靜力平衡時,P與膜上張力T的關係是: P=〔(1/R1)+(1/R2)〕*T R1與R2是兩個互相垂直的主要方向的曲率半徑。 這便是有名的 Laplace's Law (或稱作 Young-Laplace's Law)。 如果薄膜是球狀,例如肺泡,則R1=R2,因此 P*R=2T。 至於?支氣管則接近圓柱狀,其中一?方向的曲率半徑為無限大,這時候 P*R=T。 Laplace's Law 指出,如果壓力差與曲率半徑知道,張力就已決定而與薄膜的厚度無關。但這句話前提是壓力差與曲率半徑先已知,而壓力差與曲率半徑之間的關係卻與厚度有關,所以若說張力與厚度無關是有語病的。 請注意上面這個圖中,「張力」與「表面張力」這兩名詞代表不同的意思。張力指的是內側較大的壓力要把薄膜撐開或撐裂的力量;「表面張力」則代表水膜要把球狀或圓柱狀膜直徑縮小的力。 Laplace's Law 式子裡有三個變數,仍不足以決定肺泡或細支氣管受多少壓力會擴張多少;這還需要知道肺泡或細支氣管的「力學性質」。所謂力學性質,在彈性材料就是從應力到應變的函數關係,在黏性流體是應力到應變速率的函數關係。 生物組織常兼具彈性與黏性的力學性質。肺泡與細支氣管組織可視作以彈性性質為主的材料,但其內壁附著的一層水膜的性質則頗令人費思量。 肺泡與細支氣管內壁的水膜表面(與空氣接觸的介面)會漂浮著一層磷脂蛋白,會降低水膜的表面張力,叫做「肺泡介面活化劑(alveolar surfactant,或?稱 surfactant)」。 Surfactant在水膜表面越濃且分布面積越大則降低表面張力的效果越顯著,但它有沿水膜表面擴散均勻的傾向。 當呼氣時肺泡縮小,由 Laplace's Law 知將肺泡撐開的張力變小,而且肺泡縮小將使水分更集中,surfactant 分布面積縮小。所幸 surfactant 濃度也因集中而提高,這降低使肺泡更縮小的表面張力,肺泡才能免於「塌陷」(也就是縮到關閉)。 當輕度的肺水腫發生時,肺泡或細支氣管的組織間隙水分增多,這會使組織變得比較硬而擴張較少。中度肺水腫時,水分在肺泡腔鬱積增多,不只形成水膜而已,且接近將肺泡腔或細支氣管半填滿,這時候漂浮在水面的 surfactant 所覆蓋面積顯著縮小,即使濃度高也不足以抵抗水的表面張力,因此肺泡或細支氣管終將走向關閉一途。肺泡或細支氣管關閉的分流效應使體動脈血缺氧更嚴重,另外,水腫使氧氣從肺泡腔擴散進入微血管所須走的距離加長,在肺泡腔氧分壓偏低情況下也影響到肺靜脈血的氧飽和度,這些使病情惡性循環而一發不可收拾。 當吸氣時肋膜腔負壓加大,肺泡內外壓力變大,肺下部的肺泡因組織彈力與水膜表面張力都比上部低,自然擴張較肺上部多,用術語來說,就是 compliance 較大。 呼氣時,原本內徑較小的肺下部之細支氣管較容易縮小到致使 surfactant 所能覆蓋面積過小而關閉。 肺部有種清除肺泡或組織間隙水分從血流帶走的機轉。這機轉減弱自然影響到肺水腫的發生。前一章「高山病介紹」中「預防高山病的藥物」有提到 salmeterol 其作用就是加強此清除水分的機能。 以上本節對於 Closing Volume 的瞭解將應用於第八節「預防高山病的呼吸法。 |
〔回到最上面〕
|
〔七〕 呼吸控制<一> |
|
人體對於呼吸的控制可分成「化學控制」與「神經控制」兩大方面。
|
|
在第三節「二氧化碳與酸鹼」我們已經提過呼吸的「化學控制」,再整理如下:
1. 在延腦有一「化學感受區」對於二氧化碳濃度或酸性敏感,當腦脊髓液或腦組織間隙液的二氧化碳或酸性增加時會把訊號傳給呼吸中樞,促進呼吸換氣。 2. 在兩側頸動脈有個地方血管內有特化小器官稱為「頸動脈體」,可偵測動脈血中的二氧化碳濃度或酸性,把訊號經神經傳給呼吸中樞,促進呼吸換氣。主動脈也有「主動脈體」,有類似但較小的功能。 3. 「頸動脈體」也可偵測動脈血中的氧飽和度,當缺氧時把訊號經神經傳給呼吸中樞,促進呼吸換氣。 二氧化碳其實是先水合成碳酸,然後釋放氫離子才藉由酸性來刺激化學感受器。但血液的酸鹼度並非與腦組織所浸泡著的腦脊髓液或腦組織間隙液隨時達成平衡。 腦部的微血管有特別的「壁障」,會阻礙氫離子、碳酸或碳酸氫根離子的進出管壁,但二氧化碳可以自由進出。 二氧化碳分壓可在「血腦壁障」內外隨時平衡,但酸鹼度還要看碳酸氫根濃度而定 (見公式 2-3-1) 高度適應一開始靠的是「頸動脈體」偵測動脈血中的缺氧,然後促進呼吸中樞增加換氣。此稱 Hypoxic Ventilatory Response 簡稱 HVR。 增加換氣會使體內二氧化碳分壓降低。二氧化碳分壓降低時會提高肺泡與動脈氧分壓。 二氧化碳分壓降低會立即使血液與腦脊髓液變鹼,這效應會抑制呼吸中樞因頸動脈缺氧來的增加換氣的命令,而使換氣增加幅度打折扣。實驗上,若給低氧空氣之外再加少量二氧化碳以維持動脈血二氧化碳分壓固定在 40mmHg (也就是人在海平面的正常值),可以看到換氣大幅增加,遠比只給低氧空氣的效果大。 但是添加二氧化碳雖然大幅增加換氣,卻反而使動脈血缺氧無法改善。這是因為,增加換氣會增加血氧含量的原理是經由二氧化碳減少的結果,在本章第一節的公式 2-1-1 已經說明。 高度適應的第二步是身體對於血液與腦脊髓液偏鹼的矯正。 腎臟會經由把碳酸氫根排泄到尿中來矯正鹼血症,但這個工作在 6000m 以上的極端高海拔,或身體脫水時 (更正確說法是低血容量時) 會停擺。 血中碳酸氫根濃度減少後,腦脊髓液中的碳酸氫根會慢慢與血液達成濃度平衡,需時約1-3天。 碳酸氫根濃度減少時,較少量的二氧化碳濃度增加就可產生較大幅度酸性 (見公式 2-3-1),這有利於呼吸中樞對於二氧化碳的反應。 雖然酸性降低血紅素與氧的結合力,但碳酸氫根濃度減少對呼吸中樞的影響好處較大。 化學控制的兩個主要變數:二氧化碳分壓與氧飽和度,它們的效果可說是互相加成的。 若說化學控制所追求之一是體內較長遠的穩定,那麼,「神經控制」的目的主要在加速反映立即的需求。 「神經控制」又可以分成「隨意的」和「不隨意的」兩方面。 呼吸控制也有隨意的部分是理所當然的,吞嚥時必須停止呼吸才不會嗆到,游泳時常不得不閉氣,說話唱歌發聲時只能呼氣 (只有極少數民族有吸氣音)。 不隨意的神經控制有: 1. 呼吸道受到刺激時,由神經反射引發強烈吸呼氣,就是咳嗽或打噴嚏。 2. 支氣管或細支氣管壁過度擴張時,會由神經反射停止吸氣而立刻呼氣。 3. 爆發性激烈運動的一開始,人就會加快呼吸,這時候體內氧、二氧化碳等化學因素尚未發生變化,呼吸加快來自兩方面:大腦的意識訊息傳到下意識的部分進而刺激呼吸中樞、肢體骨骼肌運動時傳神經訊號到腦部下意識的部分,進而刺激呼吸中樞。 4. 情緒,焦慮或警覺都會加速呼吸。 5. 肺泡微血管附近有種接受器感受微血管是否充脹,當微血管因肺水腫腫脹時,藉由神經反射加快呼吸。 人體內是個複雜的化學環境,有各種控制系統來使這個化學環境?定在一個狹窄範圍內而不會變動太大。呼吸控制就是其中之一。呼吸控制牽涉了酸鹼與氧氣供應兩大方面,這兩方面有時並非能兩全其美。在高海拔若酸鹼當家而犧牲氧氣供應時,人就容易罹患高山病。而以氧氣供應為主軸的控制機轉又牽動了酸鹼控制。酸鹼與氧都是呼吸的化學控制的變數。化學控制的反應速度有點慢,常常趕不上急躁的登山者上升的速度。如果能夠人為插手呼吸控制,也許可加速高度適應,這就是本節要努力瞭解呼吸控制的原因,作為下一節「預防高山病的呼吸法」的基礎。 本節主要參考書: Arthur C. Guyton: Textbook of Medical Physiology, 8th ed. 1991. W.B. Saunders Co. 〔註:本書最新版為 10th ed., 2000〕 |
〔回到最上面〕
|
〔八〕 預防高山病的呼吸法 |
|
一、把每一口呼氣分成兩階段:第一階段與平常呼氣相同,並不增加阻力,有如說「喝〜」;第二階段只從縮小的嘴唇出氣,增加阻力,有如說「富〜〜」。
二、上坡行進時尤其應持續這樣做。 三、呼吸速度要順其自然(行進時自然加快加深),不可刻意減緩。 |
〔回到最上面〕
|
〔九〕 二氧化碳的運送 |
|
二氧化碳不易溶於水,但化為碳酸形式則很容易溶於水,因此二氧化碳主要以碳酸或碳酸氫根形式存於血流中。另外,二氧化碳可與血中蛋白質的胺基酸化合成類似胺基甲酸形式,也是從血液運送的方法之一。不過,化成碳酸或碳酸氫根或胺基甲酸形式就不能通過細胞膜,而二氧化碳形式才容易通過。因此,二氧化碳從組織運送到肺泡的一路上必須多次變換形式,而變換須仰賴「碳酸去水脢」(carbonic anhydrase isozymes)。 下一節要說明的藥物 acetazolamide 會部分抑制這個脢的催化功能。 |
〔回到最上面〕
|
〔十〕 Acetazolamide 的藥理機轉 |
|
Acetazolamide 是藥品成分名,生產此藥的不同藥廠會給它不同商品名,其中,原開發廠的商品名也就是有名的 Diamox (丹木斯)。 Acetazolamide 是一種碳酸去水脢抑制劑,但它用來預防高山病的原理卻不是對於上一節所說的,在二氧化碳運送時所需的碳酸去水脢作用的抑制,而是在腎臟的近端腎小管回收碳酸氫鈉時所需的碳酸去水脢作用的抑制。 下面這個圖說明近端腎小管回收碳酸氫鈉的機轉,其中「碳酸去水脢」扮演必要角色。 如果藥物抑制了這個脢,會導致碳酸氫鈉從尿液流失,而使血液偏酸性,而且緩衝二氧化碳對酸鹼影響的能力也降低,這樣一來呼吸中樞受酸刺激會指揮換氣加速。換氣加速使得肺部二氧化碳濃度降低。二氧化碳減少又使肺泡氧分壓提高,進而使動脈氧飽和度提高,然後可減少高山病發生。 理論上「碳酸去水脢抑制藥」使用很大量時,除了抑制腎小管對於碳酸氫鈉的回收機制外,也可能會抑制上一節所談的二氧化碳運送機制,而抑制二氧化碳的運送卻對於預防高山病有害。因此,acetazolamide並非越大量越有效,通常成人建議劑量為每十二小時 125 mg。 Acetazolamide 抑制了尿液的碳酸氫鈉回收,除了碳酸氫根的酸鹼方面影響外,也因為鈉的排泄增加而連帶地水分排泄也增加。因為體內另有腦垂體後葉分泌的抗利尿激素會控制鈉濃度恆定。鈉排泄增加,又要鈉濃度恆定,結果便是水分隨著鈉排泄,所以 acetazolamide 除了影響酸鹼外,也有利尿效果,但可以預防高山病是因為前者。另外,因為鈉排泄增加,會加強另一本來就存在的機制,叫做「鈉鉀幫浦」,用鉀排泄來換回鈉,所以此藥可能有導致血中鉀濃度不足的副作用。鉀不足若嚴重有可能導致心律不整的危險。 若您對於化學不熟,也可先參考 「認識Diamox的預備知識」 ,這是2001年我在 telnet:203.67.46.20 台大椰林風情站寫的文章。 |
〔回到最上面〕
|
〔十一〕 高山病的病理 |
|
在本節尚未完工前,您可先參考本網站的「 高山病介紹」的〔六〕 高山病的病理簡介 部分。 |
〔回到最上面〕
|
〔十二〕 呼吸控制<二> |
|
高山病常在夜間惡化,主因之一是睡眠時呼吸換氣減緩。 在高海拔很容易發生「週期式呼吸」,這是一種控制系統的振盪現象。 |
〔回到最上面〕
|
〔十三〕 高山病的體質傾向 |
|
高山病有體質傾向,某些人比較容易罹患高山病,但這並不表示,沒有這種體質的人就能免疫。事實上,任何人,只要海拔夠高、上升夠快、在高海拔夠勞累、或刻意於高海拔減緩呼吸、或重複吸入呼出的二氧化碳等等這些,都會導致高山病。差別只在容易與不容易而已。
在「高山病介紹」的藥物預防單元中,我們提到一篇使用 nifedipine 預防 HAPE 再發的論文(Bartsch P et al: Prevention of high-altitude pulmonary edema by nifedipine. New England Journal of Medicine 325(18): 1284-9, 1991.);論文中對於曾經證實罹患 HAPE 的低海拔居民,令其於 22 小時內從海平面上升到 4559m,結果 11 人中有 7 人復發 HAPE;而未曾罹患 HAPE 的登山者在相同上升速度下,發生 HAPE 的機會只有 2%;機會比大約是 30 倍。(使用 nifedipine 則使曾罹患 HAPE 者復發機會降至十人中只有一人。) 為何 HAPE 有復發傾向?是預先存在的體質因素嗎?一般認為是的。 體質因素可以分幾個層面來探討:呼吸控制方面、肺動脈壓力方面、心肺疾病方面、次細胞現象方面等。 (未完.施工中) |
〔回到最上面〕