

Forse nessun altro sintomo colpisce limmaginazione di noi tutti come una emorragia. Fin dallantichità la fuoriuscita di sangue dal letto vascolare è stata considerata come qualcosa di grave, in quanto associata con la perdita del fluido vitale. Non stupisce quindi come, nel corso dellevoluzione si siano perfezionati dei meccanismi sofisticati in grado di arrestare prontamente unemorragia.
“ La coagulazione fa parte del sistema emostatico, un compesso insieme di molecole e cellule che ha lo scopo di difendere l'organismo dalle emorragie e dalla coagulazione eccessiva che provoca trombosi venosa o arteriosa „Lo scopo dellemostasi è quello di formare un tappo a partire dai costituenti stessi del sangue, inizialmente piastrine e poi fibrina, che si ottiene dal fibrinogeno alla fine della cosiddetta cascata coagulativa (fig.1). Affinché sia assicurata unefficiente emostasi è necessario che siano perfettamente funzionanti tre compartimenti che, agendo in sintonia fra di loro, portano alla rapida riparazione di una ferita e mettono fine alla fuoriuscita del sangue. Questi tre compartimenti sono :
In altre parole, affinché non si verificano danni allorganismo, la coagulazione deve essere perfettamente controllata nello spazio e nel tempo, altrimenti si potrebbe avere uneccessiva coagulazione che potrebbe provocare una trombosi.
Il controllo della coagulazione avviene a vari livelli ad opera di altre sostanze presenti nel sangue:Qualsiasi lesione della superficie interna di un vaso comporta l'interruzione dello strato delle cellule endoteliali, le quali formano una specie di rivestimento liscio e regolare della parete stessa per permettere al sangue di scorrere regolarmente. Nella zona lesionata si verifica una vasocostrizione che riduce il calibro del vaso, il quale libera anche nel sangue il fattore tessutale e delle sostanze che facilitano l'adesione delle piastrine alla zona lesionata. Si forma così il cosiddetto tappo emostatico primario che ha il compito di arrestare l'emorragia.
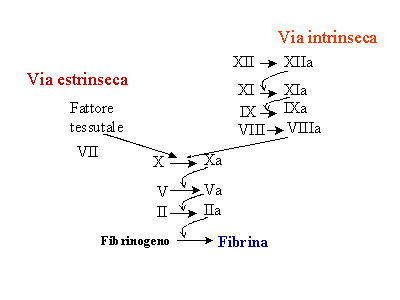 Fig. 1 - Schema semplificato della cascata coagulativa
Fig. 1 - Schema semplificato della cascata coagulativa Contemporaneamente il fattore tessutale attiva il fattore VII, che a sua volta attiva il fattore X innescando l'attivazione della cascata coagulativa attraverso la via estrinseca, alla fine della quale, come abbiamo già detto, si ha la trasformazione del fibrinogeno in fibrina, ad opera del fattore II a o protrombina.
La fibrina stabilizza e rinforza il tappo emostatico primario, consolidando così in modo definitivo il coagulo formatasi nella zona lesionata. Successivamente viene attivata la fibrinolisi che ha il compito di sciogliere il coagulo; questo viene riassorbito e, contemporaneamente, si avvia il processo di riparazione della ferita, al termine del quale si ricostituisce lo strato di cellule endoteliali e la parete vasale riacquista la sua normale struttura.
Come si può vedere dalla figura 1, la coagulazione può essere attivata attraverso due vie: l'estrinseca e l'intrinseca. L'importanza di quest'ultima in condizioni fisiologiche è probabilmente minore rispetto alla prima. Patologia della coagulazione Numerose sono le malattie che possono risultare da anomalie di uno o più dei tre compartimenti. Schematicamente possiamo considerare:Consultare anche:
Trombofilie congenite e acquisite
ULTIMO AGGIORNAMENTO: sabato 19 giugno 2004
Le notizie contenute nel S.I.E. hanno solamente scopo
diivulgativo (notizie più aggiornate sul sito http://www.antologiamedica.it/)notizie più aggiornate sul sito http://www.antologiamedica.it). In particolare non possono essere considerate
sostitutive delle informazioni fornite dal personale sanitario
responsabile dei singoli casi. Si declina ogni
responsabilità per ogni uso scorretto delle informazioni
contenute nel sito, soprattutto se esse sono utilizzate per la
diagnosi e terapia di qualsiasi malattia o disturbo. E'
sempre consigliabile in questi casi rivolgersi al proprio
medico.Per altre informazioni potete rivolgervi all' Autore
all'indirizzo:ematologia@yahoo.it